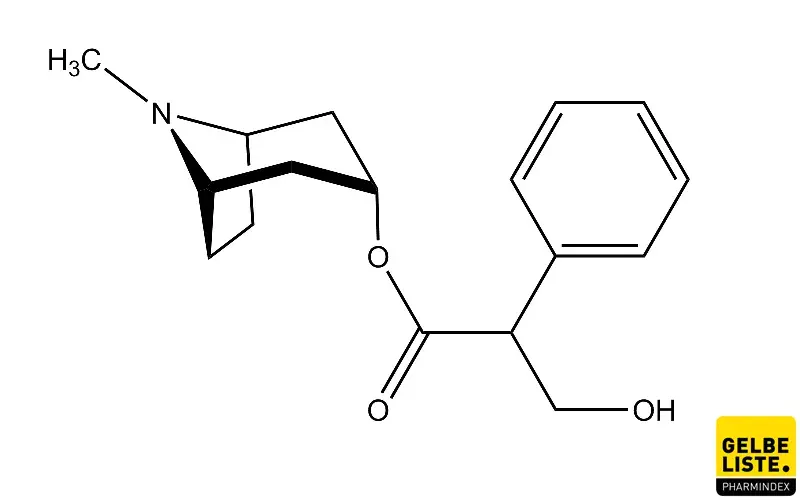
Atropin
Atropin ist ein Tropan-Alkaloid, das natürlich in Nachtschattengewächsen wie der Tollkirsche (Atropa belladonna) vorkommt. Als kompetitiver, unselektiver Muskarinrezeptor-Antagonist blockiert es die Wirkung des Neurotransmitters Acetylcholin. Dies führt zu einer Hemmung des parasympathischen Nervensystems. Heute ist es vor allem ein unverzichtbares Notfallmedikament und ein spezifisches Antidot.
Anwendung
Atropin ist ein sehr giftiges Alkaloid, das als natürlicher Bestandteil von Nachtschattengewächsen (Belladonna) wie Tollkirschen, Stechapfel oder Engelstrompete vorkommt. In der Medizin wird Atropin schon seit Jahrhunderten verwendet. Die Anwendungsgebiete sind breit gestreut.
Die Hauptanwendungsgebiete von Atropin umfassen:
Notfallmedizin / Kardiologie:
- Symptomatische Bradykardie: Atropin ist das Mittel der ersten Wahl zur Behandlung eines hämodynamisch instabilen, verlangsamten Herzschlags (z.B. bei AV-Blockierungen). Es erhöht die Herzfrequenz durch Blockade der vagalen (parasympathischen) Einflüsse auf den Sinus- und AV-Knoten.
Toxikologie (als Antidot):
- Vergiftungen mit Organophosphaten: Dies ist eine lebensrettende Indikation. Atropin wirkt als Gegengift bei Vergiftungen mit Insektiziden (z.B. E605) oder Nervenkampfstoffen (z.B. Sarin, Nowitschok). Es blockiert die massiv überstimulierten Muskarinrezeptoren und bekämpft so Symptome wie Bronchospasmus, massive Sekretion und Bradykardie. Hier werden oft sehr hohe Dosen benötigt.
- Vergiftungen mit anderen Parasympathomimetika: z.B. bei Pilzvergiftungen mit muskarinerger Wirkung (z.B. durch den Ziegelroten Risspilz).
Anästhesie:
- Intraoperative Anwendung: Nicht mehr zur routinemäßigen Prämedikation (um Speichelfluss zu hemmen), sondern zur akuten Behandlung einer intraoperativ auftretenden Bradykardie, die durch chirurgische Manipulationen (z.B. am Auge oder Hals) oder durch andere Medikamente ausgelöst werden kann.
- Reduktion von Sekreten: In seltenen Fällen bei bestimmten Eingriffen (z.B. in der Mundhöhle), um die Atemwege freizuhalten.
Ophthalmologie:
- Therapeutische Mydriasis und Zykloplegie: Zur Ruhigstellung der Iris und des Ziliarmuskels bei Entzündungen wie Keratitis (Hornhautentzündung) oder Uveitis (Entzündung der mittleren Augenhaut), um Schmerzen zu lindern und Verklebungen (Synechien) zu verhindern.
- Penalisationstherapie: Zur Behandlung der Amblyopie (Schwachsichtigkeit) bei Kindern. Das gesunde Auge wird mit Atropin "bestraft" (verschwommenes Sehen), um das schwächere Auge zum Sehen zu zwingen.
- Diagnostische Mydriasis: Für diagnostische Pupillenerweiterungen zur Netzhautuntersuchung wird Atropin aufgrund seiner sehr langen Wirkdauer (bis zu 2 Wochen) heute nur noch selten verwendet. Man bevorzugt kürzer wirksame Substanzen wie Tropicamid oder Cyclopentolat.
Obsolete / Historische Anwendungen:
- Asthma bronchiale / Bronchospasmen: Hier wurden Atropin und seine Derivate vollständig durch modernere, selektivere und nebenwirkungsärmere Substanzen (wie Ipratropiumbromid oder Tiotropiumbromid) ersetzt.
- Magen-Darm-Krämpfe: Auch hier werden heute spezifischere Spasmolytika eingesetzt.
Wirkmechanismus
Atropin ist ein kompetitiver Antagonist an muskarinischen Acetylcholin-Rezeptoren (Subtypen M1 bis M5). Es verdrängt den körpereigenen Botenstoff Acetylcholin von diesen Rezeptoren, ohne selbst eine Wirkung auszulösen. Dadurch werden die Effekte des Parasympathikus blockiert. Die Folgen sind:
- Herz: Anstieg der Herzfrequenz (Tachykardie).
- Auge: Erweiterung der Pupille (Mydriasis) und Lähmung der Akkommodation (Zykloplegie).
- Drüsen: Reduktion der Sekretion von Speichel, Schweiß, Bronchialschleim und Magensäure.
- Glatte Muskulatur: Erschlaffung der Muskulatur in Bronchien, Magen-Darm-Trakt und Harnwegen.
Pharmakokinetik
Atropin wird in Form von Augentropfen, als intramuskuläre Injektion oder nach oraler Gabe gut und schnell resorbiert, am Auge vermutlich über den Tränenfluss, konjunktivale Gefäße und den Kammerwasserabfluss des Auges. Ein kleiner Teil wird möglicherweise auch über die Schleimhäute und die Bindehaut aufgenommen. Der maximale Effekt am Auge, gemessen an der Mydriasis, setzt innerhalb von 30 bis 40 Minuten ein, der maximale Plasmaspiegel ist hingegen bereits nach wenigen Minuten erreicht. Die Plasmahalbwertszeit beträgt etwa drei Stunden. Die Wirkung von Atropin hält allerdings länger an, als die Plasmahalbwertszeit vermuten ließe, und lässt erst nach 12,5 bis 38 Stunden, teilweise sogar 7 bis 10 Tagen nach.
Ungefähr die Hälfte des Atropins wird renal unverändert ausgeschieden. Die andere Hälfte wird in der Leber metabolisiert und glukuronidiert und anschließend über die Nieren ausgeschieden.
Dosierung
Die Dosierung ist streng von der Indikation abhängig und wird durch einen Arzt festgelegt. Sie unterscheidet sich dementsprechend je nach Indikation stark:
- Symptomatische Bradykardie (Erwachsene): Initial 0,5 mg bis 1,0 mg intravenös, wiederholbar bis zu einer Maximaldosis von 3 mg.
- Antidot bei Organophosphat-Vergiftung: Initial 2-5 mg intravenös, Dosis wird alle 5-10 Minuten verdoppelt, bis die Bronchialsekretion sistiert ("atropinisieren"). Gesamtdosen von hunderten Milligramm über 24 Stunden sind möglich.
- Augentropfen (0,5% oder 1%): In der Regel 1-2 mal täglich ein Tropfen in den Bindehautsack.
Nebenwirkungen
Die Nebenwirkungen sind direkte Folgen der parasympatholytischen Wirkung ("anticholinerges Syndrom"):
- Systemisch: Mundtrockenheit, Hautrötung und -trockenheit, Tachykardie, Sehstörungen (Akkommodationsstörungen, Blendempfindlichkeit), Schwierigkeiten beim Wasserlassen (Harnverhalt), Verstopfung, bei hohen Dosen auch Unruhe, Verwirrtheit, Halluzinationen und Koma.
- Lokal am Auge: Blendempfindlichkeit (durch Mydriasis), verschwommenes Sehen, Augeninnendrucksteigerung. Die lange Wirkdauer von bis zu 14 Tagen ist zu beachten.
Wechselwirkungen
Sympathomimetika können die Effekte von Atropin verstärken. Ebenso können folgende Medikamente die anticholinerge Wirkung erhöhen:
- Amantadin
- Antiarrhythmika wie Chinidin, Procainamid und Disopyramid
- Dopaminantagonisten wie Metoclopramid
- Antihistaminika
- tri- und tetrazyklische Antidepressiva
- bestimmte Antiparkinsonmittel, ausgenommen Dopaminrezeptor-Agonisten
- Neuroleptika.
Pilocarpin- und physostigminhaltige Arzneimittel schwächen die Wirkung von Atropin ab oder heben sie auf. Umgekehrt hemmt Atropin die Wirkung dieser Medikamente. Besonders ausgeprägt ist dieser Effekt bei gleichzeitiger Gabe von Cisaprid.
Digoxin und Nitrofurantoin zeigen verstärkte Wirkungen bei gleichzeitiger Gabe mit Atropin, Phenothiazin und Levodopa werden vermindert resorbiert.
Wirkstoff-Informationen
- Freissmuth M, Offermanns S, Böhm, S. Pharmakologie und Toxikologie. 2., aktualisierte und erweiterte Auflage. Heidelberg: Springer-Verlag, 2016.
- Aktories K, Förstermann U, Hofmann F, Starke K. Allgemeine und spezielle Pharmakologie und Toxikologie. 12. Auflage. München: Elsevier, 2017.
- Bausch + Lomb, Dr. Mann Pharma. Fachinformation Atropin EDO [Internet]. Zuletzt aktualisiert: November 2013. [zitiert 29.12.2018].
- U.S. National Library of Medicine – National Center for Biotechnology Information. Compound Summary for CID 174174 – Atropine [Internet]. Zuletzt aktualisiert: 22.12.2018. [zitiert am 29.12.2018].
Abbildung
Anika Mifka adapted from "Alzheimer's Disease (AD) - Current Treatments" and "Anti-cholinesterases Mechanism of Action in Alzheimer's Disease (AD)" by BioRender.com
-
Atropin Accord 100 Mikrogramm/ml Injektionslösung in einer Fertigspritze, 5 ml
Accord Healthcare GmbH
-
Atropin Accord 100 Mikrogramm/ml Injektionslösung in einer Fertigspritze, 10 ml
Accord Healthcare GmbH
-
Atropin-POS® 0,5%, Augentropfen
Ursapharm Arzneimittel GmbH
-
ATROPINSULFAT - 100 mg Köhler Injektionslösung
Dr. Franz Köhler Chemie GmbH
-
ATROPINSULFAT AGUETTANT 100 Mikrogramm/ml Injektionslösung in einer Fertigspritze
Aguettant Deutschland GmbH
-
ATROPINSULFAT AGUETTANT 200 Mikrogramm/ml Injektionslösung in einer Fertigspritze
Aguettant Deutschland GmbH
-
Atropinsulfat Braun 0,5mg/ml Injektionslösung
B. Braun Melsungen AG
-
Atropinsulfat Inresa 0,5 mg/ml Injektionslösung
Inresa Arzneimittel GmbH
-
Atropinum sulfuricum 0,25 mg EIFELFANGO®, Amp.
Eifelfango, Chem.-Pharm. Werke GmbH & Co. KG
-
Atropinum sulfuricum 0,5 mg EIFELFANGO®, Amp.
Eifelfango, Chem.-Pharm. Werke GmbH & Co. KG
-
Atropinum sulfuricum 1,0 mg EIFELFANGO®, Amp.
Eifelfango, Chem.-Pharm. Werke GmbH & Co. KG
-
Dysurgal® 0,5 mg, Tabletten
MaxMedic Pharma GmbH
-
RafaJect 1,67 mg Injektionslösung im Fertigpen
actrevo GmbH
-
Ryjunea 0,1 mg/ml Augentropfen, Lösung
Santen GmbH