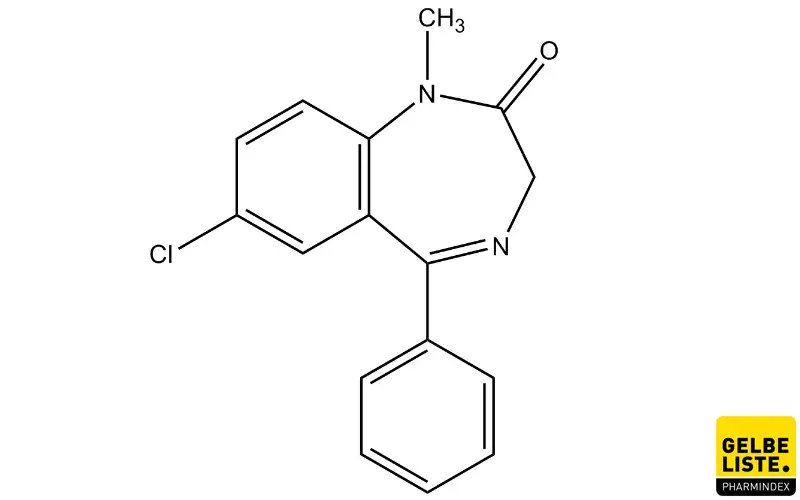
Diazepam
Diazepam gehört zur Gruppe der Benzodiazepine und wird in der Behandlung von Angst- und Erregungszuständen, sowie Schlafstörungen eingesetzt. Darüber hinaus dient Diazepam als Prämedikation vor operativen Eingriffen und als Notfallmedikation bei Status epilepticus.
Diazepam: Übersicht
Anwendung
Diazepam ist indiziert zur:
- symptomatischen Behandlung von akuten und chronischen Spannungs-, Erregungs- und Angstzuständen
- Prämedikation vor chirurgischen oder diagnostischen Eingriffen
- Behandlung von Zuständen mit erhöhtem Muskeltonus
Bei parenteraler und rektaler Anwendung ist Diazepam zusätzlich indiziert bei:
- Status epilepticus
- Tetanus
- Fieberkrämpfen bei Kindern
Anwendungsart
Enterale Anwendung
- Tabletten: Unabhängig von Mahlzeiten mit ausreichend Flüssigkeit einnehmen. Abends ca. 30 Minuten vor dem Schlafengehen. Bei akuten Beschwerden auf wenige Tage begrenzen, bei chronischen Beschwerden nach zwei Wochen durch den Arzt prüfen. Anwendung maximal über einen Zeitraum von vier Wochen.
- Tropfen: Wie bei Tabletten. Blutbild- und Leberkontrollen bei Langzeittherapie.
Rektale Anwendung
- Rektallösung: Lösung rektal verabreichen, bei Kindern in Bauchlage, bei Erwachsenen in Seitenlage.
- Zäpfchen: In den After einführen.
Parenterale Anwendung (Intravenöse und intramuskuläre Injektion)
- intravenöse Injektion: Langsame Injektion (nicht mehr als 1 mg/min) in eine große Vene unter Beobachtung von Blutdruck und Atmung. Bei zu schneller Injektion besteht das Risiko für Blutdruckabfall, Herz- und Atemstillstand und es kann zu Schmerzen und Venenreizungen kommen. Intraarterielle Injektionen vermeiden, da eine Nekrosegefahr besteht.
- Intramuskuläre Injektion: Langsame Injektion tief in einen großen Muskel, unter Berücksichtigung der muskelrelaxierenden Wirkung. Nach der Injektion sollte der Patient überwacht werden.
Bei allen Applikationsarten sollte die Anwendung auf akute Fälle beschränkt werden. Bei längerer Anwendung sind eine schrittweise Dosisreduktion und ärztliche Kontrolle erforderlich.
Wirkmechanismus
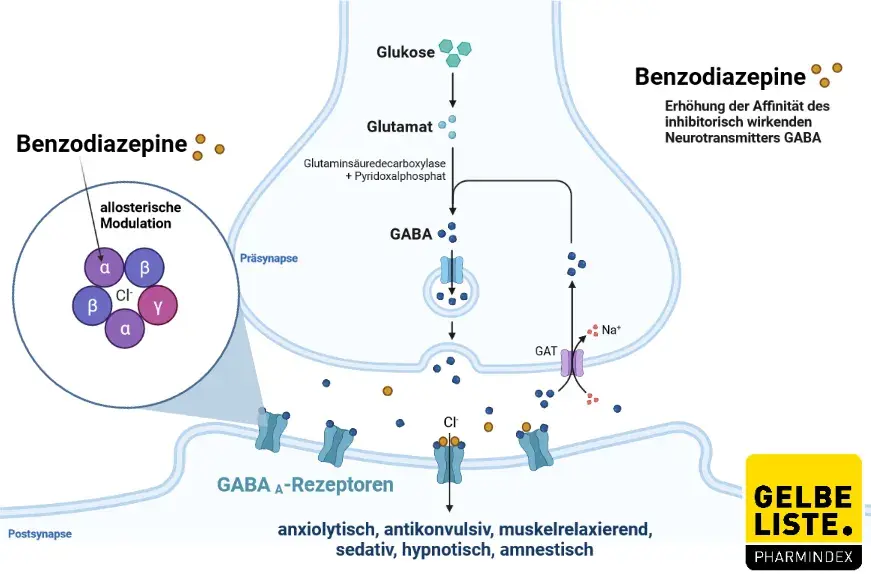
Diazepam gehört zur Gruppe der 1,4-Benzodiazepine und wirkt vor allem angst-, spannungs- und erregungsdämpfend. Zusätzlich hat es sedierende, hypnotische sowie in höheren Dosen muskelrelaxierende und antikonvulsive Eigenschaften.
Der Wirkstoff verstärkt im Zentralnervensystem sowie in einzelnen peripheren Organen die Wirkung des Neurotransmitters Gammaaminobuttersäure (GABA), der die Erregungsfähigkeit von Nervenzellen reduziert. Diazepam bindet agonistisch an GABA-A-Rezeptoren, wodurch vermehrt Chlorid-Ionen in die Zelle einströmen. Dies führt zu einer erhöhten Zellmembranspannung und verminderten Erregungsfähigkeit der Zelle, was zu einer Reduzierung der neuronalen Aktivität führt. Dadurch können psychische Symptome wie Unruhe oder Angst gemildert werden und verkrampfte Muskeln entspannen sich.
Pharmakokinetik
Resorption
- Enterale Anwendung: Nach oraler Gabe wird Diazepam rasch und vollständig aus dem Magen-Darm-Trakt resorbiert. Maximale Plasmakonzentrationen treten nach 30-90 Minuten auf. Die Bioverfügbarkeit beträgt in der Regel 75-80%.
- Rektal - Lösung: Diazepam wird schnell und fast vollständig aus dem Enddarm resorbiert, mit einem raschen Wirkungseintritt, der mit der intravenösen Gabe vergleichbar ist. Maximale Konzentrationen werden nach 10-20 Minuten erreicht.
- Rektal - Zäpfchen: Die Resorption von Diazepam aus Zäpfchen ist langsamer und unvollständig. Maximale Konzentrationen werden nach 2-5 Stunden erreicht.
- Parenterale Anwendung: Die Serumkonzentration liegt nach i.v.-/i.m.-Gabe von 10 mg Diazepam zwischen 250-600 ng/ml. Die maximalen Plasmakonzentrationen werden bei intravenöser Gabe sofort erreicht. Nach intramuskulärer Injektion wird Diazepam langsamer resorbiert, mit maximalen Konzentrationen nach etwa einer Stunde.
- Da die Plasma-Konzentration des Diazepams nach einer einzelnen i.v.-Injektion infolge rascher Verteilung sehr schnell absinkt, ist eine wiederholte Injektion nach 20-30 min erforderlich.
Verteilung
- Die Plasmaproteinbindung liegt bei 95-99%. Das Verteilungsvolumen beträgt altersabhängig zwischen 0,95-2 l/kg.
Metabolismus
- Diazepam wird hauptsächlich in der Leber durch die CYP3A- und CYP2C19-Enzyme zu aktiven Metaboliten abgebaut. Darunter N-Desmethyldiazepam (Nordazepam), Temazepam und Oxazepam, die pharmakologisch wirksam sind. Diese Metaboliten werden anschließend glucuronidiert.
Elimination
- Plasmahalbwertszeiten der Metaboliten: N-Desmethyldiazepam: 30–100 Stunden, Temazepam: 10–20 Stunde, Oxazepam: 5–15 Stunden
- Chronische Anwendung: N-Desmethyldiazepam überwiegt bei wiederholter Gabe. Die Eliminationszeit verlängert sich durch Kumulation.
- Ausscheidung: Die Elimination aus dem Blutplasma erfolgt biphasisch, wobei die erste Eliminationsphase eine Halbwertszeit von einer Stunde und die zweite Eliminationsphase eine Halbwertszeit von 20-100 Stunden (abhängig von Alter und Leberfunktion) aufweist
- Die hauptsächliche Ausscheidung findet über die Nieren und teilweise biliär statt. 20% der Metaboliten werden in den ersten 72 Stunden im Harn nachgewiesen.
Spezielle Bevölkerungsgruppen
- Ältere Menschen: Bei älteren Patienten ist die Eliminationsgeschwindigkeit um den Faktor 2-4 verlangsamt.
- Neugeborene und Kinder: Diazepam wird bei Neugeborenen langsamer metabolisiert und eliminiert als bei Erwachsenen.
- Leber- und Nierenfunktionsstörungen: Bei Patienten mit Lebererkrankungen wie Leberzirrhose oder Hepatitis ist die Elimination um den Faktor 2 verlangsamt. Eine eingeschränkte Nierenfunktion kann ebenfalls die Elimination verlangsamen.
Dosierung
Allgemeines
- Die Dosierung hängt von der individuellen Reaktion des Patienten, Alter, Gewicht und der Art sowie Schwere der Erkrankung ab.
- Dosis so gering wie möglich und Behandlungsdauer so kurz wie möglich halten.
- Die rektale Verabreichung eignet sich in allen Fällen, in denen eine i. v. Verabreichung oder orale Anwendung schwierig oder nicht angezeigt ist.
- Wegen seiner langanhaltenden Wirkdauer wird Diazepam nur dann gegen Schlafstörungen angewendet, wenn die beruhigende Wirkung auch am Tag erwünscht ist. Zudem sollte Diazepam als Schlafmittel nur zeitlich limitiert eingesetzt werden.
Behandlungsbedürftige Spannungs-, Erregungs- und Angstzustände
Erwachsene und Jugendliche über 14 Jahre (ambulant):
- Therapiebeginn: 5 mg Diazepam pro Tag, aufgeteilt in 1–2 Gaben (morgens und/oder abends) oder sechs Tropfen (3 mg Diazepam) pro Tag, aufgeteilt in ein bis zwei Gaben (morgens und/oder abends).
- Dosissteigerung: Optional bis zu 10 mg Diazepam pro Tag (eine Tablette), verteilt auf ein bis zwei Gaben. Bevorzugt abends einnehmen oder schrittweise um drei Tropfen erhöhen, bis maximal 20 Tropfen (10 mg Diazepam) pro Tag, verteilt auf vier bis fünf Gaben.
- Höhere Dosierungen: Selten notwendig, hauptsächlich bei psychiatrischen oder neurologischen Erkrankungen (stationäre Behandlung).
Stationäre Behandlung bei schweren Spannungs-, Erregungs- und Angstzuständen:
- Dosissteigerung: Bis zu 30–60 mg Diazepam pro Tag, aufgeteilt in drei bis sechs Einzelgaben.
Akute Angst-, Spannungs-, Erregungszustände, Tetanus, Fieberkrämpfe – rektale Anwendung
- Erwachsene: 5–10 mg Diazepam. Wenn mit dieser Dosierung nicht die gewünschte Wirkung erreicht werden konnte, kann die Dosis nach drei bis vier Stunden wiederholt werden.
- Kinder <3 Jahre (10–15 kg): 5 mg Diazepam
- Kinder ≥3 Jahre (≥15 kg): 10 mg Diazepam. Diese Dosis kann alle 12 Stunden wiederholt werden, bis maximal 4 Dosen.
Status epilepticus – rektale und parenterale Anwendung
- Erwachsene: Initial 5–10 mg Diazepam, rektal. Wiederholung nach 10-15 Minuten bis max. 30 mg. Alternativ 1–2 ml (5–10 mg Diazepam) i.v. (oder i.m.), ggf. Wiederholung nach 30–60 Minuten. Maximaldosis: 30 mg Diazepam (drei Ampullen)
- Kinder (>5 Jahre, ≥22 kg): 0,2 ml (1 mg Diazepam) i.v., Wiederholung nach 2–5 Minuten. Maximaldosis: 10 mg Diazepam (eine Ampulle).
- Kinder ≥3 Jahre (≥15 kg): 10 mg Diazepam
- Kinder <3 Jahre (10–15 kg): 5 mg Diazepam
- Wirkungseintritt: Maximale Wirkung nach 11–23 Minuten.
- Optional: Wiederholung nach zwei bis vier Stunden.
Zustände mit erhöhtem Muskeltonus
Erwachsene und Jugendliche:
- Therapiebeginn: 10–20 mg Diazepam (20–40 Tropfen, oral) pro Tag, verteilt auf zwei bis vier Gaben. Alternativ: 5–10 mg Diazepam, rektal, abends als Einzeldosis.
- Therapiebeginn per Infusion: 2 ml (10 mg Diazepam) alle ein bis acht Stunden i.v., per Infusion oder Sonde.
- Fortsetzung der Behandlung: 5–10 mg (12–20 Tropfen, oral) Diazepam pro Tag, aufgeteilt in ein bis zwei Gaben.
Kinder:
- 0,4–1 ml (2–5 mg Diazepam) alle ein bis acht Stunden i.v., per Infusion oder Sonde.
Prämedikation für diagnostische oder chirurgische Eingriffe
- Am Vorabend der Operation: 10–20 mg Diazepam (20–40 Tropfen).
- Nach der Operation: 5–10 mg (10–20 Tropfen) Diazepam, bei Bedarf Wiederholung.
Chirurgische Eingriffe – parenterale Anwendung
Prämedikation
Erwachsene und Jugendliche (>14 Jahre):
- 1–2 Ampullen (10–20 mg Diazepam) i.m.
- eine Stunde vor Narkosebeginn: 1 Ampulle (10 mg Diazepam) i.m.
- 10 Minuten vor Narkosebeginn: 0,5–1 Ampulle (5–10 mg Diazepam) i.v.
Kinder:
- 0,5–2 ml (2,5–10 mg Diazepam) i.m. eine Stunde vor Narkosebeginn.
Narkoseeinleitung
Erwachsene:
- 0,2–0,35 mg Diazepam/kg i.v. (fraktionierte Gabe bei Risikopatienten).
Kinder:
- 0,1–0,2 mg Diazepam/kg i.v.
Postoperative Anwendung
Erwachsene und Jugendliche (>14 Jahre):
- 1–2 ml (5–10 mg Diazepam) i.m.
Kinder:
- 0,1–0,2 mg/kg i.m.
Behandlungsdauer
- Akute Krankheitsbilder: Anwendung auf Einzelgaben oder wenige Tage beschränken.
- Chronische Zustandsbilder: Nach zweiwöchiger Einnahme schrittweise Dosisreduzierung und Prüfung der Notwendigkeit der weiteren Behandlung. Maximal vier Wochen Behandlungsdauer.
Dosisanpassung
Ältere oder geschwächte Patienten sowie bei Leber- und Niereninsuffizienz:
- Initial: Maximal die Hälfte der üblichen Dosierung (2,5 mg Diazepam zweimal täglich).
- Maximale Einzeldosis: 5 mg Diazepam pro Tag
Überdosierung
Mehrfach-Intoxikation: Bei einer Überdosierung sollte immer berücksichtigt werden, ob mehrere Substanzen, wie Alkohol oder andere zentral dämpfende Mittel, eingenommen wurden, insbesondere in suizidaler Absicht.
Symptome einer Überdosierung:
- Häufige Symptome: Benommenheit, Ataxie, Dysarthrie, Nystagmus.
- Schwere Symptome: Areflexie, Apnoe, Hypotonie, Kreislauf- und Atemdepression, selten Koma.
- Koma: Meist kurz, kann bei älteren Patienten länger anhalten oder periodisch auftreten.
- Atemdepression: Besonders gefährlich bei Patienten mit Atemwegserkrankungen.
Behandlung:
- Überwachung der Vitalparameter.
- Unterstützende Maßnahmen bei kardiorespiratorischen und zentralnervösen Störungen.
- Aktivkohle kann innerhalb der ersten ein bis zwei Stunden verabreicht werden, um die Resorption zu verhindern.
- Magenspülung nur bei Mehrfachintoxikationen erwägen, aber nicht routinemäßig empfohlen.
- Flumazenil (Benzodiazepin-Antagonist): Bei schwerer ZNS-Depression, jedoch unter enger Überwachung. Patienten müssen nach Abklingen der Wirkung weiter beobachtet werden.
Nebenwirkungen
Zu den häufigen Nebenwirkungen, die während einer Therapie mit Diazepam auftreten können, zählen:
- Verwirrtheit
- Anterograde Amnesie, die mit unangemessenem Verhalten verbunden sein kann
- Unerwünscht starke Tagessedierung
- Müdigkeit (Schläfrigkeit, Mattigkeit, Benommenheit, verlängerte Reaktionszeit)
- Schwindelgefühl
- Kopfschmerzen
- Ataxie
- Müdigkeit
- Mattigkeit
Wechselwirkungen
Folgende Wechselwirkungen sind bei der Anwendung von Diazepam zu beachten:
CYP3A und CYP2C19 Hemmer:
- Medikamente wie Cimetidin, Omeprazol, Disulfiram, Ketoconazol, Fluvoxamin, Fluoxetin und HIV-Protease-Inhibitoren können die Sedierung durch Diazepam vertiefen und verlängern.
- Enzyminduktoren: Phenobarbital und Phenytoin können den Abbau von Diazepam beschleunigen, Rauchen beschleunigt die Ausscheidung von Diazepam.
- Phenytoin: Diazepam kann in seltenen Fällen den Abbau von Phenytoin hemmen und dessen Wirkung verstärken.
- Verstärkung durch andere Medikamente: Gleichzeitige Anwendung mit Sedativa, Hypnotika, Opioiden, Neuroleptika, Antiepileptika, Anxiolytika, sedierenden Antihistaminika, Schmerzmitteln, Antidepressiva und Lithium-Präparaten kann zu verstärkter Sedierung führen.
- Alkohol: Alkohol kann die Wirkung von Diazepam unvorhersehbar verstärken. Alkohol ist während der Behandlung zu meiden.
- Buprenorphin: Kombination mit Diazepam kann Atemstillstand und Kreislaufkollaps verursachen.
- Natriumoxybat: Diazepam kann die Wirkung von Natriumoxybat verstärken.
- Opioide: Kombination mit Opioiden erhöht das Risiko für Sedierung, Atemdepression, Koma und Tod. Sowohl Dosis als auch Dauer der Kombination sollten begrenzt werden.
- Muskelrelaxantien: Die muskelrelaxierende Wirkung kann verstärkt werden, besonders bei älteren Patienten.
- Theophyllin: Theophyllin kann die beruhigende Wirkung von Diazepam in niedriger Dosierung aufheben.
- Levodopa: Diazepam kann die Wirkung von Levodopa hemmen.
- Langsame Ausscheidung: Diazepam wird langsam ausgeschieden, sodass Wechselwirkungen auch nach Beendigung der Therapie noch auftreten können.
- Andere Arzneimittel: Bei Patienten unter Dauermedikation, wie z.B. Antihypertonika, Betablockern, Antikoagulantien oder herzwirksamen Glykosiden, sind Wechselwirkungen nicht immer vorhersehbar.
Kontraindikation
Die Anwendung von Diazepam ist generell kontraindiziert bei:
- Überempfindlichkeit gegen den Wirkstoff
- Abhängigkeitsanamnese (Alkohol, Medikamente, Drogen)
- akuter Alkohol-, Schlafmittel-, Schmerzmittel- sowie Psychopharmakaintoxikation (Neuroleptika, Antidepressiva, Lithium)
- Myasthenia gravis
- schwerer Ateminsuffizienz
- Schlafapnoe-Syndrom
- schwerer Leberinsuffizienz
- Neugeborenen und Säuglingen bis zum Alter von sechs Monaten
Schwangerschaft
Diazepam sollte während der Schwangerschaft nur in Ausnahmefällen und bei zwingender Indikation verordnet werden und dabei weder in hohen Dosen noch über einen längeren Zeitraum. Tierstudien haben eine Reproduktionstoxizität gezeigt und epidemiologische Studien weisen auf ein geringes Risiko für Fehlbildungen wie Gaumenspalten hin. Bei längerer Anwendung oder hohen Dosen im späteren Verlauf der Schwangerschaft kann das Neugeborene Entzugserscheinungen entwickeln. Eine Anwendung vor oder während der Geburt kann beim Neugeborenen zum sogenannten "Floppy-Infant-Syndrom" mit Symptomen wie Atemdepression und Muskelschwäche führen.
Stillzeit
Diazepam sollte während der Stillzeit nicht angewendet werden, da es in die Muttermilch übergeht. Die Verarbeitung von Diazepam im Körper des Neugeborenen erfolgt deutlich langsamer als bei älteren Kindern oder Erwachsenen, was unerwünschte Effekte beim gestillten Kind verursachen kann. Bei einer zwingenden Diazepam-Therapie wird empfohlen, abzustillen.
Verkehrstüchtigkeit
Dieses Arzneimittel kann auch bei bestimmungsgemäßem Gebrauch das Reaktionsvermögen z. B. durch Sedierung, Amnesie, verminderter Konzentrationsfähigkeit und beeinträchtige Muskelfunktion so weit verändern, dass die Fähigkeit zur aktiven Teilnahme am Straßenverkehr oder zum Bedienen von Maschinen beeinträchtigt wird. Dies gilt in verstärktem Maße im Zusammenwirken mit Alkohol oder nach unzureichender Schlafdauer. Während der Behandlung mit dem Präparat sowie 24 Stunden nach der letzten Applikation darf der Patient keine Kraftfahrzeuge steuern oder Maschinen bedienen, mit denen er sich oder andere Menschen gefährden könnte. Wurde das Präparat zu diagnostischen Zwecken angewendet, sollte sich der Patient nur in Begleitung nach Hause begeben. Die Einnahme von Alkohol führt bei gleichzeitiger Gabe von Diazepam selbst zehn Stunden nach der letzten Dosis noch zu einer stärkeren Beeinträchtigung der motorischen Funktionen und des geübten Verhaltens. Dadurch können beträchtliche Risiken für Arbeits- und Verkehrsunfälle entstehen. Daher sollte das Führen von Fahrzeugen, die Bedienung von Maschinen oder sonstige gefahrvolle Tätigkeiten ganz unterbleiben.
Anwendungshinweise
Bei der Anwendung von Diazepam sind folgende Warnhinweise zu beachten:
- Ataxie: Bei zerebellarer und spinaler Ataxie darf Diazepam nur mit besonderer Vorsicht angewendet werden.
- Kinder und Jugendliche: Eine Behandlung sollte nur bei zwingender Indikation erfolgen.
- Schwangerschaft und Stillzeit: Diazepam sollte in diesen Phasen nicht angewendet werden.
- Anwendung in besonderen Fällen: Nicht alle Spannungs- und Angstzustände benötigen Medikamente, da sie oft durch körperliche oder seelische Grunderkrankungen verursacht werden und durch gezielte Behandlung der Ursache beeinflusst werden können.
- Kontrolle zu Beginn der Therapie: Besonders bei älteren, geschwächten Patienten, Kindern, Jugendlichen und Patienten mit hirnorganischen Veränderungen, Atem- und Kreislaufinsuffizienz oder eingeschränkter Leber- und Nierenfunktion sollte die individuelle Reaktion auf Diazepam überwacht werden.
- Verhalten im Alltag: Den Patienten sollten klare Anweisungen gegeben werden, wie sie sich im Alltag zu verhalten haben, z. B. im Berufsleben.
- Alkohol und ZNS-dämpfende Medikamente: Die gleichzeitige Einnahme von Alkohol oder anderen dämpfenden Substanzen verstärkt die Wirkung von Diazepam und kann zu tiefer Sedierung, Atem- oder Herz-Kreislaufdepression führen.
- Kombination mit Opioiden: Eine gleichzeitige Einnahme von Diazepam und Opioiden erhöht das Risiko für Sedierung, Atemdepression, Koma und Tod. Falls nötig, sollte die niedrigste wirksame Dosis für die kürzeste Dauer eingesetzt und die Patienten eng überwacht werden.
- Langzeittherapie: Bei längerer Anwendung sind regelmäßige Kontrollen des Blutbildes und der Leberfunktion notwendig.
- Ältere Patienten (≥ 65 Jahre): Bei älteren Patienten ist aufgrund der Sturzgefahr, besonders bei nächtlichem Aufstehen, Vorsicht geboten.
- Psychiatrische Erkrankungen: Benzodiazepine sind nicht zur primären Behandlung von Psychosen geeignet und sollten nicht zur alleinigen Therapie von Depressionen oder angstbedingten Depressionen verwendet werden.
- Dosisanpassung bei Risikopatienten: Bei älteren und geschwächten Patienten sowie bei Patienten mit eingeschränkter Leber- und Nierenfunktion sollte die Dosis verringert werden. Ebenso bei Patienten mit chronischer Ateminsuffizienz, um das Risiko einer Atemdepression zu minimieren.
- Schwere Leberfunktionsstörungen: Bei Patienten mit schweren Leberproblemen besteht die Gefahr einer Enzephalopathie, daher dürfen Benzodiazepine nicht eingesetzt werden.
- Behandlung im Schockzustand: Bei Patienten im Schock darf Diazepam nur angewendet werden, wenn gleichzeitig Maßnahmen zum Volumenausgleich ergriffen werden.
- Toleranzentwicklung: Bei längerer oder wiederholter Einnahme von Benzodiazepinen über mehrere Wochen kann es zu einem Verlust der Wirksamkeit kommen. Dies bedeutet, dass der Körper eine Gewöhnung an das Medikament entwickelt.
- Abhängigkeitsentwicklung: Die Einnahme von Diazepam kann zur Entwicklung einer psychischen und physischen Abhängigkeit führen. Dieses Risiko besteht nicht nur bei missbräuchlicher Anwendung hoher Dosen, sondern auch bei therapeutischen Dosen. Das Risiko steigt mit der Dosis und der Dauer der Behandlung, besonders bei Patienten mit einer Vorgeschichte von Alkohol-, Medikamenten- oder Drogenabhängigkeit.
- Absetzerscheinungen/Entzugssymptome: Besonders nach längerer Behandlung können beim abrupten Absetzen Entzugssymptome auftreten, darunter Schlafstörungen, vermehrtes Träumen, Kopfschmerzen, Muskelschmerzen, Angst, Unruhe, Schwitzen, Zittern, Stimmungswechsel und Reizbarkeit. In schweren Fällen können auch Verwirrtheit, Halluzinationen und epileptische Anfälle auftreten. Bei plötzlichem Abbruch der Behandlung über einen kürzeren Zeitraum können vorübergehend verstärkte Symptome (Rebound-Phänomene) auftreten, die zu einer Behandlung mit Diazepam führten. Es wird empfohlen, die Dosis schrittweise zu reduzieren, um diese Symptome zu vermeiden.
- Amnesie: Benzodiazepine können eine anterograde Amnesie verursachen, was bedeutet, dass nach der Einnahme Handlungen ausgeführt werden können, an die sich der Patient später nicht erinnert. Dieses Risiko steigt mit der Dosierung und kann durch eine ausreichende Schlafdauer (sieben bis acht Stunden) minimiert werden.
- Psychische und „paradoxe“ Reaktionen: Insbesondere bei älteren Patienten oder Kindern können bei der Anwendung von Diazepam psychische und „paradoxe“ Reaktionen auftreten, wie Erregungszustände, Reizbarkeit, Aggression oder Unruhe. In solchen Fällen sollte die Behandlung sofort abgebrochen werden.
- Fahr- und Maschinenfähigkeit: Während der Behandlung mit Diazepam und 24 Stunden nach der letzten rektalen Anwendung dürfen Patienten keine Kraftfahrzeuge führen oder Maschinen bedienen. Nach einer ambulanten Behandlung sollte der Patient nur in Begleitung nach Hause entlassen werden.
- Fortgesetzte Anwendung: Eine längerfristige Anwendung von Diazepam sollte nur bei zwingender Indikation und nach sorgfältiger Abwägung des Nutzens gegen das Risiko von Gewöhnung und Abhängigkeit erfolgen. Die Behandlungsdauer sollte vier Wochen nicht überschreiten.
Alternativen
Zu den Alternativen zu Diazepam gehören andere Benzodiazepine wie Lorazepam oder Alprazolam sowie Nicht-Benzodiazepin-Hypnotika wie Zolpidem. Zur Behandlung von Angststörungen können auch Antidepressiva oder Wirkstoffe wie Buspiron eingesetzt werden.
Wirkstoff-Informationen
- Freissmuth et al., Pharmakologie und Toxikologie, 2020, Springer
- Fachinformationen ausgewählter Diazepam-Hersteller (z. B. Diazepam-ratiopharm® 10 mg Zäpfchen)
-
Diazepam AbZ 5 mg Tabletten
AbZ Pharma GmbH
-
Diazepam AbZ 10 mg Tabletten
AbZ Pharma GmbH
-
Diazepam AbZ Tropfen
AbZ Pharma GmbH
-
Diazepam Desitin® rectal tube 5 mg Rektallsg.
Desitin Arzneimittel GmbH
-
Diazepam Desitin® rectal tube 10 mg Rektallsg.
Desitin Arzneimittel GmbH
-
Diazepam-®Lipuro 10 mg/2 ml Emulsion zur Injektion
Macure Pharma Aps
-
Diazepam-ratiopharm® 2 mg Tabletten
ratiopharm GmbH
-
Diazepam-ratiopharm® 5 mg Tabletten
ratiopharm GmbH
-
Diazepam-ratiopharm® 10 mg/2 ml Injektionslösung
ratiopharm GmbH
-
Diazepam-ratiopharm® 10 mg/ml Tropfen zum Einnehmen
ratiopharm GmbH
-
Diazepam-ratiopharm® 10 mg Tabletten
ratiopharm GmbH
-
Diazepam-ratiopharm® 10 mg Zäpfchen
ratiopharm GmbH
-
Diazepam STADA® 10 mg Tabletten
STADAPHARM GmbH
-
Diazepam STADA 10mg Tabletten ALIUD
ALIUD PHARMA® GmbH
-
Diazepam Xilmac 10 mg/2 ml Emulsion zur Injektion
Macure Pharma Aps