Norepinephrin
Norepinephrin (Noradrenalin) ist ein körpereigener Neurotransmitter, der an verschiedenen physiologischen Prozessen beteiligt ist. Als Medikament wird es zur Steigerung des Blutdrucks bei kritischen Zuständen wie Schock eingesetzt.
Norepinephrin: Übersicht
Anwendung
Norepinephrin wird als Notfallarzneimittel zur Wiederherstellung des Blutdrucks bei akuter Hypotonie angewendet.
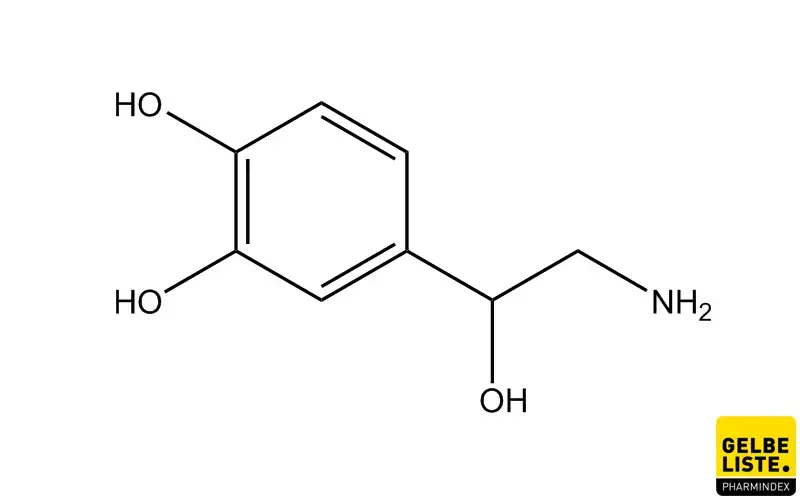
Als Mitglied der Katecholamin-Familie steht Noradrenalin in enger Beziehung zu Adrenalinn (Epinephrin), unterscheidet sich jedoch durch eine spezifische chemische Struktur: Noradrenalin besitzt im Gegensatz zu Adrenalin keine Methylgruppe an seiner Aminogruppe, was durch die Vorsilbe "Nor-" angezeigt wird.
Wirkmechanismus
Norepinephrin, auch bekannt als Noradrenalin, ist ein Katecholamin-Neurotransmitter und Hormon, das eine zentrale Rolle in der Steuerung der autonomen Nervenfunktionen und der Stressreaktion des Körpers spielt. Es bindet an adrenerge Rezeptoren, die in zwei Hauptklassen unterteilt sind: Alpha- und Beta-Adrenozeptoren, die sich auf der Oberfläche von Zielzellen befinden. Die Aktivierung dieser Rezeptoren durch Norepinephrin führt zu einer Vielzahl physiologischer Reaktionen, darunter eine Erhöhung der Herzfrequenz, eine Erweiterung der Pupillen, eine Erweiterung der Atemwege und eine Verengung der Blutgefäße in bestimmten Körperregionen, was zu einem Blutdruckanstieg führt.
Im zentralen Nervensystem wirkt Norepinephrin als Neuromodulator, der die Aufmerksamkeit, das Erwachen und die Reaktionsbereitschaft steigert. Es spielt eine Schlüsselrolle im Kampf-oder-Flucht-Mechanismus, indem es den Körper auf eine schnelle Reaktion auf Stressoren vorbereitet. Die Freisetzung von Norepinephrin aus den Nervenendigungen erfolgt als Reaktion auf verschiedene Stresssignale, einschließlich physischer oder emotionaler Stressfaktoren.
Auf molekularer Ebene bewirkt die Bindung von Norepinephrin an seine Rezeptoren eine Veränderung in der Zellaktivität durch sekundäre Botenstoffe, wie z.B. zyklisches Adenosinmonophosphat (cAMP), welche die Signalwege innerhalb der Zelle modifizieren. Diese Veränderungen in der Zellaktivität führen zu den oben beschriebenen physiologischen Effekten und ermöglichen es dem Körper, sich effektiv an Herausforderungen oder Bedrohungen anzupassen.
Dosierung
Initiale Infusionsgeschwindigkeit nach Verdünnung
Konzentration der zubereiteten Infusion: 40 mg/l Norepinephrin (entspricht 80 mg/l Norepinephrintartrat/Noradrenalintartrat).
Anfängliche Infusionsgeschwindigkeit für ein Körpergewicht von 70 kg:
- Minimale Geschwindigkeit: 10 ml/Stunde (0,16 ml/Minute), was 0,4 mg/Stunde Norepinephrin (0,8 mg/Stunde Norepinephrintartrat/Noradrenalintartrat) entspricht.
- Maximale Geschwindigkeit: 20 ml/Stunde (0,33 ml/Minute), was 0,8 mg/Stunde Norepinephrin (1,6 mg/Stunde Norepinephrintartrat/Noradrenalintartrat) entspricht.
Alternative anfängliche Infusionsgeschwindigkeit:
- Geschwindigkeit: 5 ml/Stunde (0,08 ml/Minute), was 0,2 mg/Stunde Norepinephrin (0,4 mg/Stunde Norepinephrintartrat/Noradrenalintartrat) entspricht.
Nebenwirkungen
Bei kontinuierlicher Gabe zur Blutdruckstabilisierung, ohne gleichzeitig für ausreichend Flüssigkeitszufuhr zu sorgen, können verschiedene Nebenwirkungen auftreten. Dazu gehören eine starke Verengung der Blutgefäße sowohl in den Extremitäten als auch in den inneren Organen, eine reduzierte Blutzufuhr zu den Nieren, was wiederum die Urinproduktion verringert, Sauerstoffmangel in den Geweben und ein Anstieg der Laktatwerte im Blut, was ein Zeichen für eine Stoffwechselstörung sein kann.
Wechselwirkungen
Folgende Wechselwirkungen sind bei der Anwendung von Norepinephrin zu beachten:
Nicht empfehlenswerte Kombinationen:
- Flüchtige halogenhaltige Anästhetika: Es besteht ein Risiko für schwere ventrikuläre Arrhythmien aufgrund gesteigerter kardialer Erregbarkeit bei gleichzeitiger Anwendung.
- Imipramin-Antidepressiva: Die Kombination kann paroxysmale Hypertonie mit der Möglichkeit von Arrhythmien verursachen, da diese Medikamente die Aufnahme von Sympathomimetika in die sympathischen Fasern hemmen.
- Serotoninerg und adrenerg wirkende Antidepressiva: Ähnlich wie bei Imipramin-Antidepressiva kann die Kombination paroxysmale Hypertonie mit möglichen Arrhythmien durch Hemmung der Aufnahme von Sympathomimetika in die sympathischen Fasern hervorrufen.
Kombinationen, bei denen Vorsichtsmaßnahmen erforderlich sind:
- Nicht-selektive MAO-Hemmer: Es kann zu einer Verstärkung der blutdrucksteigernden Wirkung von Norepinephrin kommen, die Anwendung sollte nur unter engmaschiger medizinischer Überwachung erfolgen.
- Selektive MAO-A-Hemmer: Wie bei nicht-selektiven MAO-Hemmern besteht das Risiko einer verstärkten blutdrucksteigernden Wirkung; die Anwendung erfordert ebenfalls engmaschige medizinische Überwachung.
- Linezolid: Aufgrund ähnlicher Interaktionen wie mit MAO-Hemmern kann eine Verstärkung der blutdrucksteigernden Wirkung auftreten; enge medizinische Überwachung ist notwendig.
- Beta-Blocker: Die gleichzeitige Anwendung kann zu schwerer Hypertonie führen.
- Schilddrüsenhormone, Herzglykoside, Antiarrhythmika: Diese Medikamente können die Herzwirkungen von Norepinephrin verstärken.
- Ergotalkaloide oder Oxytocin: Die Kombination kann die blutdrucksteigernden und vasokonstriktorischen Wirkungen von Norepinephrin verstärken.
Kontraindikationen
Norepinephrin darf nicht angewendet werden bei:
- Überempfindlichkeit gegen den Wirkstoff
- Hypotonie aufgrund von Blutvolumenmangel (Hypovolämie)
- Narkose mit Cyclopropan oder Halothan (schwerwiegende Herzrhythmusstörungen möglich)
Anwendungshinweise
Folgende Warnhinweise und Vorsichtsmaßnahmen sind bei der Anwendung von Norepinephrin zu beachten:
- Anwendung durch Fachpersonal: Norepinephrin sollte ausschließlich von medizinischem Fachpersonal, das in der Handhabung von Norepinephrin erfahren ist, verabreicht werden.
- Notwendigkeit eines adäquaten Blutvolumenersatzes: Die Anwendung von Norepinephrin setzt einen angemessenen Blutvolumenersatz voraus, um effektiv zu wirken.
- Regelmäßige Überwachung: Blutdruck und Blutflussgeschwindigkeit müssen während der Infusion kontinuierlich überwacht werden, um das Risiko einer Hypertonie zu minimieren.
- Sichtprüfung der Medikamente: Vor der Verabreichung per Injektion ist eine sorgfältige Sichtprüfung erforderlich. Bei Anzeichen von Partikeln oder Verfärbungen darf das Medikament nicht verwendet werden.
- Risiko einer Extravasation: Die Infusionsstelle ist regelmäßig auf Durchgängigkeit zu überprüfen. Eine Extravasation kann zu Gewebenekrose führen und muss daher vermieden werden. Bei Anzeichen einer Extravasation sollte umgehend eine alternative Infusionsstelle gewählt werden.
- Behandlung einer extravasationsbedingten Ischämie: Bei einer Extravasation ist der betroffene Bereich umgehend mit einer Lösung, die Phentolaminmesilat enthält, zu spülen, um die vasokonstriktorischen Effekte zu neutralisieren.
- Bei schwerer Funktionsstörung des linken Ventrikels: Norepinephrin sollte mit besonderer Vorsicht und unter genauer Beobachtung des Blutdrucks angewandt werden.
- Vorsicht bei bestimmten Patientengruppen: Bei Patienten mit koronarer, mesenterischer oder peripherer Gefäßthrombose, Hypotonie nach Myokardinfarkt oder Prinzmetal-Angina ist besondere Vorsicht geboten, da Norepinephrin die Ischämie verschlimmern kann.
- Anpassung bei Herzrhythmusstörungen: Tritt während der Behandlung eine Herzrhythmusstörung auf, sollte die Dosis angepasst werden.
- Berücksichtigung bei Hyperthyreose oder Diabetes: Bei Patienten mit diesen Erkrankungen ist Vorsicht geboten.
- Ältere Patienten: Diese Gruppe kann besonders empfindlich auf die Wirkungen von Norepinephrin reagieren.
- Überwachung von Blutdruck und Herzfrequenz: Diese sollten während der Verabreichung von Norepinephrin kontinuierlich überwacht werden.
- Langfristige Verabreichung: Kann zu einer Reduzierung des Plasmavolumens führen, was durch adäquate Flüssigkeits- und Elektrolytersatztherapie ausgeglichen werden sollte.
Alternativen
Folgende Medikamente können als Behandlungsalternativen von Norepinephrin in Betracht gezogen werden:
- Dopamin: Eingesetzt bei Schockzuständen, erhöht Dopamin sowohl die Herzleistung als auch die Nierendurchblutung. Es ist besonders nützlich in Fällen, bei denen eine Steigerung der Nierenfunktion erwünscht ist. Es stimuliert Dopamin-, Beta-1- und in höheren Dosen auch Alpha-1-Adrenozeptoren.
- Dobutamin: Dobutamin wirkt hauptsächlich auf Beta-1-Adrenozeptoren, was zu einer verstärkten Herzkontraktion führt, ohne den Blutdruck wesentlich zu erhöhen. Es wird vor allem bei Herzinsuffizienz und kardiogenem Schock zur Steigerung der Herzleistung eingesetzt.
- Phenylephrin: Dieser reine Alpha-1-Adrenozeptor-Agonist wird zur Erhöhung des Blutdrucks verwendet, besonders in Situationen, in denen Norepinephrin wegen Nebenwirkungen wie Tachykardie nicht geeignet ist.
- Vasopressin (Antidiuretisches Hormon, ADH): Eine Alternative bei septischem Schock und vasodilatatorischem Schock, wenn herkömmliche Vasopressoren nicht wirksam sind. Vasopressin wirkt auf die V1-Rezeptoren der glatten Muskelzellen der Blutgefäße und fördert die Vasokonstriktion.
- Epinephrin (Adrenalin): Kann in Situationen, in denen eine starke vasokonstriktorische Wirkung benötigt wird, eingesetzt werden, z.B. bei anaphylaktischem Schock. Epinephrin hat sowohl alpha- als auch beta-adrenerge Wirkungen, wodurch es die Herzleistung erhöht und gleichzeitig die Gefäße verengt.
- Angiotensin II: Ein relativ neuer Vasopressor, der in bestimmten Fällen von vasodilatatorischem Schock als Ergänzung zu anderen Vasopressoren verwendet wird. Angiotensin II wirkt direkt auf die Angiotensin-II-Rezeptoren, um den Blutdruck zu erhöhen.
Wirkstoff-Informationen
Fachinformation Sinora
-
Arterenol® 1 ml, 1 mg/ml Injektionslösung
Cheplapharm Arzneimittel GmbH
-
Arterenol® 25 ml 1 mg/ml Injektionslösung
Cheplapharm Arzneimittel GmbH
-
Noradrenalin Aguettant 0,08 mg/ml, Infusionslösung, 50 ml
Aguettant Deutschland GmbH
-
Noradrenalin Aguettant 0,25 mg/ml, Infusionslösung 50 ml
Aguettant Deutschland GmbH
-
Noradrenalin Kabi 1 mg/ml Konzentrat zur Herstellung einer Infusionslösung, 1 ml
FRESENIUS KABI Deutschland GmbH
-
Noradrenalin Kabi 1 mg/ml Konzentrat zur Herstellung einer Infusionslösung, 5 ml
FRESENIUS KABI Deutschland GmbH
-
Noradrenalin Kabi 1 mg/ml Konzentrat zur Herstellung einer Infusionslösung, 10 ml
FRESENIUS KABI Deutschland GmbH
-
Norepinephrin Kalceks 1 mg/ml Konzentrat zur Herstellung einer Infusionslösung, 1 ml
Ever Pharma GmbH
-
Norepinephrin Kalceks 1 mg/ml Konzentrat zur Herstellung einer Infusionslösung, 5 ml
Grindeks Kalceks Deutschland GmbH
-
Norepinephrin Kalceks 1 mg/ml Konzentrat zur Herstellung einer Infusionslösung, 5 ml
Ever Pharma GmbH
-
Norepinephrin Kalceks 1 mg/ml Konzentrat zur Herstellung einer Infusionslösung, 10 ml
Ever Pharma GmbH
-
Sinora 0,06 mg/ml Infusionslösung, 50 ml
Sintetica GmbH
-
Sinora 0,1 mg/ml Infusionslösung, 50 ml
Sintetica GmbH
-
Sinora 0,12 mg/ml Infusionslösung, 50 ml
Sintetica GmbH
-
Sinora 0,2 mg/ml Infusionslösung, 50 ml
Sintetica GmbH
-
Sinora 1 mg/ml Konzentrat zur Herstellung einer Infusionslösung, 1 ml
Sintetica GmbH
-
Sinora 1 mg/ml Konzentrat zur Herstellung einer Infusionslösung, 5 ml
Sintetica GmbH
-
Sinora 1 mg/ml Konzentrat zur Herstellung einer Infusionslösung, 10 ml
Sintetica GmbH












