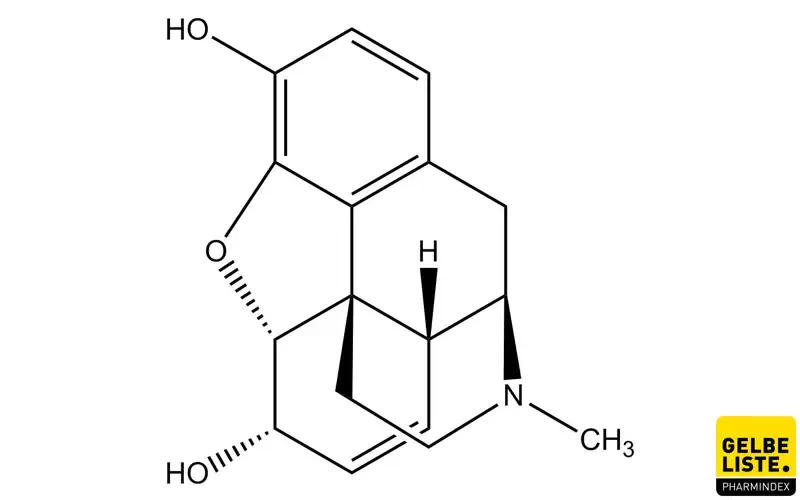
Morphin
Morphin ist ein starkes Opioidanalgetikum, das seit Jahrzehnten in der Akut- und Palliativmedizin zur Behandlung starker bis stärkster Schmerzen verwendet wird. Aufgrund seiner Wirkung am µ-Opioidrezeptor führt Morphin neben analgetischer Effekte zu dosisabhängigen zentralnervösen und vegetativen Nebenwirkungen.
Morphin: Übersicht
Anwendung
Morphin ist indiziert zur symptomatischen Behandlung starker bis stärkster Schmerzen, zur Linderung von Atemnot bei Linksherzinsuffizienz und kardialem Lungenödem sowie in bestimmten perioperativen Situationen gemäß den Angaben in den Fachinformationen.
Anwendungsart
Morphin wird in Abhängigkeit von Indikation, gewünschter Wirkdauer und Patientenkonstitution parenteral (iv, sc, im), epidural/intrathekal in speziellen Indikationen oder oral als Retardformulierung verabreicht; die gewählte Applikationsform bestimmt Pharmakokinetik und Nebenwirkungsprofil, weshalb die Route entsprechend dem klinischen Ziel, der erforderlichen Wirkdauer und dem Risiko für Atemdepression ausgewählt werden muss.
Wirkmechanismus
Morphin wirkt als Agonist am μ-Opioidrezeptor im zentralen und peripheren Nervensystem, was zur Hemmung der Freisetzung erregender Neurotransmitter, Hyperpolarisation präsynaptischer Neurone und damit zur Unterdrückung nozizeptiver Signalweiterleitung führt; zusätzlich moduliert Morphin neuronale Signalwege, die Atemzentrum, Magen-Darm-Motilität und Stimmung beeinflussen.

Pharmakokinetik
Wie schnell Morphin wirkt, hängt von der Darreichungsform ab. Nach oraler Gabe, etwa in Form von Retardtabletten, setzt die Wirkung nach etwa 30 bis 90 Minuten ein und hält für vier bis sechs Stunden an – bei retardierter Freisetzung auch länger. Mit 20 bis 40 % ist die absolute Bioverfügbarkeit nach oraler Gabe gering. Nach einer intramuskulären Injektion wirkt Morphin 15 bis 30 Minuten später, eine intravenöse Injektion wirkt binnen weniger Minuten. In der Leber und im Darmepithel (bei oraler Gabe) wird Morphin metabolisiert, wobei manche Metaboliten biologisch wirksam sind. Wann die Halbwertszeit erreicht ist, ist individuell verschieden – nach parenteraler Gabe liegt die Spanne bei 1,7 bis 4,5 Stunden. Zum Großteil wird Morphin renal ausgeschieden.
Resorption
- Oral eingenommene Morphinpräparate unterliegen einer ausgeprägten First-Pass-Metabolisierung, was die Bioverfügbarkeit reduziert; parenterale Applikation führt zu rascherem Wirkeintritt.
Verteilung
- Morphin verteilt sich in das Körperwasser und überschreitet die Blut-Hirn-Schranke; die Plasmaproteinbindung ist moderat.
Metabolisierung
- Morphin wird vorwiegend hepatisch glucuronidiert zu Morphin-3-Glucuronid (M3G) und Morphin-6-Glucuronid (M6G); M6G besitzt pharmakologische Aktivität und trägt wesentlich zur Analgesie und Nebenwirkungsbilanz bei.
Elimination
- Hauptsächlich renal als Glucuronide ausgeschieden; Niereninsuffizienz beeinflusst die Elimination der aktiven Metaboliten und kann Akkumulation begünstigen.
Besondere Hinweise
- Alter, Leber- und Nierenfunktion sowie gleichzeitige UGT-Induktoren oder -Inhibitoren beeinflussen die Morphin-Konzentrationen und erfordern Dosisanpassungen und Überwachung.
Dosierung
Die Dosierung von Morphin richtet sich nach der Schmerzintensität, dem klinischen Zustand und patientenspezifischen Faktoren:
- Akute Schmerzen (parenteral):
Intravenös: 2,5–10 mg Morphin langsam injiziert (max. 10 mg/min).
Intramuskulär/subkutan: 5–30 mg alle 4–6 Stunden, je nach Bedarf. - Chronische Schmerzen (oral, Retardpräparate):
Individuelle Titration nach festem Dosierungsschema unter Umrechnung von Opioidäquivalenzdosen; Retardtabletten sind unzerkaut einzunehmen. - Besondere Populationen:
Bei älteren Patienten sowie bei Leber- oder Nierenfunktionsstörung sind reduzierte Anfangsdosen und engmaschige Kontrollen erforderlich.
Nebenwirkungen
Sehr häufig treten Übelkeit, Erbrechen, Obstipation, Sedierung, Schläfrigkeit, Euphorie oder Dysphorie auf. Häufig sind Miosis, Schwindel, Pruritus, Hypotonie, Bradykardie und Atemdepression.
Gelegentlich können Harnverhalt, Schwitzen, Halluzinationen und Verwirrtheit auftreten.
Bei längerer Anwendung besteht das Risiko einer Toleranzentwicklung sowie einer psychischen und physischen Abhängigkeit.
Wechselwirkungen
Folgende Wechselwirkungen sind bei der Anwendung von Morphin zu beachten:
- Zentral dämpfende Substanzen: Die gleichzeitige Gabe von Sedativa, Hypnotika, Anästhetika, Phenothiazinen, Beruhigungsmitteln, Muskelrelaxanzien, Antihypertensiva, Gabapentin, Pregabalin oder Alkohol kann die zentralnervöse Dämpfung verstärken. Dies erhöht das Risiko für Sedierung, Atemdepression, Hypotonie, Koma und Tod.
- Benzodiazepine und verwandte Substanzen: Eine Kombination mit Benzodiazepinen oder ähnlichen Arzneimitteln führt zu additiver ZNS-Dämpfung. Die gleichzeitige Anwendung darf nur erfolgen, wenn keine Alternativen bestehen. Dosis und Behandlungsdauer müssen so gering wie möglich gehalten werden, eine engmaschige Überwachung ist erforderlich.
- Anticholinerge Substanzen: Psychopharmaka, Antihistaminika, Antiemetika oder Parkinson-Medikamente mit anticholinerger Wirkung können opioidbedingte Nebenwirkungen wie Obstipation, Mundtrockenheit und Harnverhalt verstärken.
- Cimetidin und leberstoffwechselhemmende Substanzen: Cimetidin und andere Inhibitoren des hepatischen Metabolismus können den Abbau von Morphin hemmen und zu erhöhten Plasmakonzentrationen führen.
- Muskelrelaxanzien: Morphin kann die Wirkung peripherer Muskelrelaxanzien verstärken.
- MAO-Hemmer: Die gleichzeitige Anwendung mit MAO-Hemmern oder deren Gabe innerhalb von 14 Tagen vor Morphin ist kontraindiziert, da lebensbedrohliche Wechselwirkungen im ZNS, an Atem- und Kreislauffunktion auftreten können.
- Rifampicin: Rifampicin kann den Metabolismus von Morphin beschleunigen und dessen analgetische Wirkung abschwächen. Eine Kontrolle der Schmerzlinderung und gegebenenfalls Dosisanpassung sind notwendig.
- P2Y12-Inhibitoren: Morphin kann die gastrointestinale Motilität hemmen und so die Resorption oraler P2Y12-Hemmer (z. B. Clopidogrel, Prasugrel, Ticagrelor) verzögern und verringern. Dies kann zu einer abgeschwächten Thrombozytenhemmung führen. Bei akutem Koronarsyndrom kann die Anwendung eines parenteralen P2Y12-Inhibitors erwogen werden.
- Rückenmarksnahe Opioidgabe: Bei epiduraler oder intrathekaler Anwendung sollte auf eine gleichzeitige systemische Opioidtherapie – außer zur Rescue-Medikation – verzichtet werden, um additive Wirkungen und Nebenwirkungen zu vermeiden.
Kontraindikation
Morphin darf nicht angewendet werden bei:
- bekannter Überempfindlichkeit gegen Morphin
- schwerer Atemdepression (unbehandelter)
- akutem oder schwerem Bronchialasthma oder obstruktiven Atemwegserkrankungen, sofern nicht eine Beatmung möglich ist
- paralytischem Ileus
- akutem Abdomen
Schwangerschaft
Für den Menschen liegen keine ausreichenden Daten zur Beurteilung eines teratogenen Risikos vor. Morphin passiert die Plazentaschranke und kann den Fötus beeinflussen. Tierstudien zeigen Hinweise auf embryofetale Schädigungen bei Exposition während der gesamten Trächtigkeit.
Die Anwendung in der Schwangerschaft ist nur zulässig, wenn der Nutzen für die Mutter das potenzielle Risiko für das Kind deutlich überwiegt. Aufgrund mutagener Eigenschaften sollte bei Männern und Frauen im zeugungsfähigen Alter eine zuverlässige Empfängnisverhütung gewährleistet sein.
Neugeborene nach mütterlicher Morphinanwendung sind auf Zeichen eines Entzugssyndroms zu überwachen und gegebenenfalls symptomatisch zu behandeln. Während der Entbindung kann Morphin die Wehentätigkeit beeinflussen; beim Neugeborenen ist eine Überwachung auf Atemdepression erforderlich.
Stillzeit
Morphin wird in die Muttermilch ausgeschieden und kann dort höhere Konzentrationen als im mütterlichen Plasma erreichen; deshalb ist beim Säugling das Risiko zentralnervöser Depression zu berücksichtigen, und in vielen Fachinformationen wird vom Stillen abgeraten oder eine Nutzen-Risiko-Abwägung empfohlen.
Verkehrstüchtigkeit
Morphin kann durch Sedierung, Schwindel, Konzentrations- und Reaktionsstörungen die Fahrtüchtigkeit sowie die Fähigkeit zum Bedienen von Maschinen wesentlich beeinträchtigen; Patienten sollten über mögliche Beeinträchtigungen aufgeklärt werden und bis zur sicheren Einschätzung der individuellen Reaktion kein Fahrzeug führen.
Anwendungshinweise
Folgende Warnhinweise und Vorsichtsmaßnahmen sind bei der Anwendung von Morphin zu beachten:
- Atemdepression: Morphin kann dosisabhängig eine schwere Atemdepression verursachen, insbesondere bei eingeschränkter Atemfunktion, Erkrankungen des Atemzentrums oder Cor pulmonale. Eine sorgfältige Überwachung und ggf. Dosisreduktion sind erforderlich.
- Erhöhter Hirndruck und Bewusstseinsstörungen: Bei erhöhtem intrakraniellen Druck oder Bewusstseinsstörungen darf Morphin nur unter engmaschiger Kontrolle und bei gesicherter Beatmung angewendet werden.
- Kreislauf und Stoffwechsel: Bei Hypotonie infolge Hypovolämie oder Hypothyreose ist Vorsicht geboten. Morphin kann eine ausgeprägte Blutdrucksenkung hervorrufen.
- Urogenitale und hepatobiliäre Erkrankungen: Bei Prostatahyperplasie, Harnwegsverengungen oder Gallenwegserkrankungen kann Morphin Harnverhalt oder Sphincter-Oddi-Spasmus verursachen; Kontrolle auf entsprechende Symptome ist angezeigt.
- Gastrointestinale Erkrankungen: Morphin hemmt die Darmmotilität und kann bei obstruktiven oder entzündlichen Darmerkrankungen Komplikationen auslösen. Ein akutes Abdomen kann maskiert werden.
- Endokrine Effekte: Langzeitanwendung kann zu Nebenniereninsuffizienz, erniedrigten Sexualhormonspiegeln, erhöhtem Prolaktin und daraus resultierender Libido- oder Zyklusstörung führen.
- Epilepsie und Krampfneigung: Morphin kann die Krampfschwelle senken; Anwendung nur unter strenger Indikationsstellung.
- Abhängigkeit und Missbrauch: Morphin besitzt ein hohes Abhängigkeitspotenzial. Bei Langzeittherapie kann es zu Toleranz, körperlicher und psychischer Abhängigkeit oder Opioidgebrauchsstörung kommen. Patienten mit Suchterkrankungen in der Anamnese sind besonders gefährdet und müssen engmaschig überwacht werden.
- Hyperalgesie: Bei hohen Dosen kann paradoxe Schmerzverstärkung (Hyperalgesie) auftreten; Dosisreduktion oder Opioidwechsel kann erforderlich sein.
- Schlafbezogene Atemstörungen: Morphin kann zentrale Schlafapnoe oder Hypoxämie verursachen; gegebenenfalls Dosisreduktion erwägen.
- Kinder und perioperative Anwendung: Bei Säuglingen besteht erhöhte Empfindlichkeit für Atemdepression; perioperativ ist aufgrund erhöhter Ileus- und Atemdepressionsgefahr Vorsicht geboten.
- Sichelzellkrankheit: Bei Patienten mit Sichelzellkrankheit ist eine Überwachung auf Symptome eines akuten Thorax-Syndroms erforderlich.
- Intrathekale/epidurale Anwendung: Bei neurologischen Vorerkrankungen oder gleichzeitiger systemischer Glukokortikoidgabe ist Vorsicht geboten. Unter Dauertherapie regelmäßige Kontrolle auf Kathetergranulome.
- Hautreaktionen: Seltene Fälle akuter generalisierter exanthematischer Pustulose (AGEP); bei Symptomen sofortiges Absetzen.
- Doping: Morphin kann bei Dopingkontrollen zu positiven Ergebnissen führen.
Alternativen
Als mögliche Alternativen zu Morphin kommen folgende Wirkstoffe infrage:
- Oxycodon, ein halbsynthetisches μ-Opioid, das für orale Retardanwendungen häufig verwendet wird;
- Hydromorphon, ein stärker potentes μ-Opioid mit ähnlichem Nebenwirkungsprofil, aber anderen Umrechnungsfaktoren;
- Fentanyl, ein lipophiles synthetisches Opioid, das insbesondere in transdermaler Formulierung für chronische Schmerzen bzw. als iv-Analgetikum in der Intensivmedizin eingesetzt wird;
- Buprenorphin: Partieller μ-Agonist mit plafonierter Atemdepression; vorteilhaft bei älteren Patienten und Nierenfunktionsstörung.
- Piritramid: Starkes synthetisches Opioid, häufig zur postoperativen Schmerztherapie.
- Tapentadol: Kombiniert μ-Agonismus mit Noradrenalin-Wiederaufnahmehemmung; geeignet bei gemischt nozizeptiv-neuropathischen Schmerzen.
- Methadon: Lang wirksamer μ-Agonist mit zusätzlichem NMDA-Antagonismus; Reserve bei therapierefraktären Schmerzen.
Wirkstoff-Informationen
- Fachinformationen zu Morphin-Präparaten
-
Capros 10 mg Hartkapsel, retardiert
Ethypharm GmbH
-
Capros 30 mg Hartkapsel, retardiert
Ethypharm GmbH
-
Capros 60 mg Hartkapsel, retardiert
Ethypharm GmbH
-
Capros 100 mg Hartkapsel, retardiert
Ethypharm GmbH
-
Capros akut 1 mg Schmelztabletten
Ethypharm GmbH
-
Capros akut 2,5 mg Schmelztabletten
Ethypharm GmbH
-
Capros akut 5 mg Kapseln
Ethypharm GmbH
-
Capros akut 5 mg Schmelztabletten
Ethypharm GmbH
-
Capros akut 10 mg Kapseln
Ethypharm GmbH
-
Capros® akut 10 mg/ml Injektionslösung
Ethypharm GmbH
-
Capros akut 10 mg Schmelztabletten
Ethypharm GmbH
-
Capros akut 20 mg Kapseln
Ethypharm GmbH
-
Capros® akut 20 mg/ml Injektionslösung
Ethypharm GmbH
-
Capros akut 20 mg Schmelztabletten
Ethypharm GmbH
-
Capros akut 30 mg Kapseln
Ethypharm GmbH
-
Capros akut 30 mg Schmelztabletten
Ethypharm GmbH
-
DolAir 5 mg/ml Injektionslösung
hameln pharma GmbH
-
Dropizol 10 mg/ml Tropfen zum Einnehmen, Lösung
Pharmanovia A/S (Athnahs Pharma Nordics A/S)
-
M-beta® 10, 10 mg, Retardtabletten
betapharm Arzneimittel GmbH
-
M-beta® 30, 30 mg, Retardtabletten
betapharm Arzneimittel GmbH
-
M-beta® 60, 60 mg, Retardtabletten
betapharm Arzneimittel GmbH
-
M-beta® 100, 100 mg, Retardtabletten
betapharm Arzneimittel GmbH
-
M-STADA® 10 mg/ml Injektionslösung
STADAPHARM GmbH
-
M-STADA® 10 mg/ml Injektionslösung ALIUD
ALIUD PHARMA® GmbH
-
M-STADA® 10 mg Retardtabletten
STADAPHARM GmbH
-
M-STADA® 10 mg Retardtabletten ALIUD
ALIUD PHARMA® GmbH
-
M-STADA® 20 mg/ml Injektionslösung
STADAPHARM GmbH
-
M-STADA® 20 mg/ml Injektionslösung ALIUD
ALIUD PHARMA® GmbH
-
M-STADA® 30 mg Retardtabletten
STADAPHARM GmbH
-
M-STADA® 30 mg Retardtabletten ALIUD
ALIUD PHARMA® GmbH
-
M-STADA® 60 mg Retardtabletten
STADAPHARM GmbH
-
M-STADA® 60 mg Retardtabletten ALIUD
ALIUD PHARMA® GmbH
-
M-STADA® 100 mg Retardtabletten
STADAPHARM GmbH
-
M-STADA® 100 mg Retardtabletten ALIUD
ALIUD PHARMA® GmbH
-
M-STADA® 200 mg Retardtabletten
STADAPHARM GmbH
-
M-STADA® 200 mg Retardtabletten ALIUD
ALIUD PHARMA® GmbH
-
Molnex 10 mg/ml Injektionslösung, 1 ml
Ever Pharma GmbH
-
Molnex 20 mg/ml Injektionslösung, 1 ml
Ever Pharma GmbH
-
Molnex 20 mg/ml Injektionslösung, 5 ml
Ever Pharma GmbH
-
Molnex 20 mg/ml Injektionslösung, 10 ml
Ever Pharma GmbH
-
Morphanton® 60 mg Retardtabletten
Juta Pharma GmbH
-
Morphanton® 100 mg Retardtabletten
Juta Pharma GmbH
-
Morphin 10 retard Heumann, Retardtabletten
Heumann Pharma GmbH & Co. Generica KG
-
Morphin 30 retard Heumann, Retardtabletten
Heumann Pharma GmbH & Co. Generica KG
-
Morphin 60 retard Heumann, Retardtabletten
Heumann Pharma GmbH & Co. Generica KG
-
Morphin 100 retard Heumann, Retardtabletten
Heumann Pharma GmbH & Co. Generica KG
-
Morphin AL 10 retard, Retardtabletten
ALIUD PHARMA® GmbH
-
Morphin AL 10 retard, Retardtabletten STADA
STADAPHARM GmbH
-
Morphin AL 20 mg Retardtabletten
ALIUD PHARMA® GmbH
-
Morphin AL 20 mg Retardtabletten STADA
STADAPHARM GmbH














