Beruhigend ist: Deutschland steht mit 224 Fällen im laufenden Jahr 2025 (Stand 20.11.2025) deutlich besser da, auch im Vergleich zum Vorjahr 2024 mit 645 gemeldeten Fällen in Deutschland – so viele, wie seit 2017 nicht mehr.
In den USA dagegen steigen die Inzidenzen und das Risiko schwerer Verläufe in vulnerablen Gruppen (Kinder < 5 Jahre, Erwachsene > 20 Jahre, Immunsupprimierte). Lokale Gesundheitsbehörden melden weiterhin Ausbrüche mit regional unterschiedlicher Ausbreitung.
Diskussion offener klinischer Fragen
Klinische Folgen werden auf dem „Infectious Diseases in Children“-Symposium von A. J. Ratner im Rahmen seines Vortrags „Measles: Coming to a neighborhood near you.“ diskutiert. Ratner fokussiert sich dabei auf drei zentrale, praxisrelevante Fragen:
- Wie erkennen und diagnostizieren wir Masern frühzeitig in der Klinik?
- Welche akuten Behandlungs- und Infektionsschutzmaßnahmen sind evidenzbasiert und praktikabel?
- Wie können Impfstrategien und lokale Interventionen eingesetzt werden, um Ausbrüche zu verhindern bzw. zu begrenzen?
Übertragungswege, Inkubation und typische klinische Präsentation
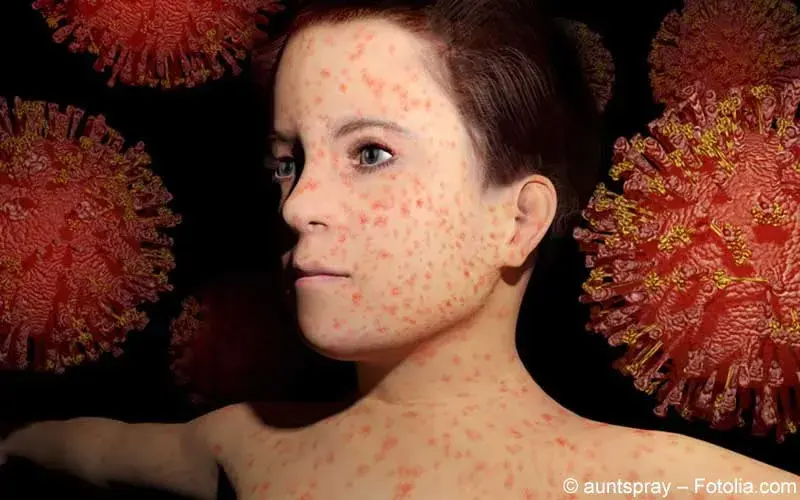
Masern sind extrem ansteckend; das Virus kann in der Raumluft bis zu zwei Stunden infektiös bleiben. Kontakt mit einer infizierten Person führt sehr häufig zur Erkrankung bei anfälligen Personen. Die Inkubationszeit beträgt typischerweise 10–14 Tage bis zu ersten Symptomen; Exantheme treten meist 2–4 Tage danach auf. Patienten sind von 5 Tagen vor bis 4 Tagen nach Auftreten des Exanthems am ansteckendsten. Klinische Leitbefunde sind Fieber, Husten, Schnupfen, Konjunktivitis und Koplik-Flecken, gefolgt vom makulopapulösen Exanthem. Bei Immunsupprimierten kann das Exanthem fehlen oder atypisch sein.
Klinische Komplikationen: Diarrhö, Otitis media und Pneumonie sind häufig; seltener treten Krampfanfälle, Enzephalitis, subakute sklerosierende Panenzephalitis (SSPE) und Tod auf. SSPE entwickelt sich typischerweise Jahre nach Infektion, das Risiko ist bei sehr jungen Kindern erhöht.
Diagnostik in der Praxis: Testverfahren und Meldepflicht
Bei Verdacht auf Masern kann eine Laborbestätigung (serologisch und/oder PCR) erfolgen. Außerdem besteht eine namentliche Meldepflicht für Verdachts-, Krankheits- und Todesfälle nach § 6 IfSG und dem Masernschutzgesetz.
Akuttherapie und Infektionskontrolle
Isolation und Schutzmaßnahmen: Patienten mit Verdacht aufsuchen und Infektionsschutzmaßnahmen für Tröpfchen- und Luftübertragung anwenden.
Unterstützende Therapie: Symptomatische Behandlung, Flüssigkeitsersatz und Überwachung auf sekundäre bakterielle Infektionen. Hospitalisierung bei Komplikationen oder hohem Risiko.
Vitamin-A-Erwägung: In seinem Vortrag diskutierte Ratner die Anwendung von Vitamin A bei Masern und verwies auf die Empfehlung der WHO, Vitamin A bei Kindern mit Masern in Ländern mit hoher Mangelrate zu substituieren. Diese Erwägungen sollten jedoch im Kontext der verfügbaren Evidenz und Risikobewertung erfolgen.
Impfung und präventive Strategien
Die MMR-Impfung bleibt die effektivste Maßnahme zur Verhinderung von Masern. Die STIKO empfiehlt die erste MMR-Dosis im Alter von etwa 11 Monaten und die zweite Dosis bei 15 Monaten. Bei Ausbruchsrisiko kann eine Off-Label-Impfung bereits ab 6 bis 8 Monaten erwogen werden, gefolgt von den regulären Dosen.
In den USA liegt die erste Dosis zwischen 12 und 15 Monaten, die zweite Dosis regulär im Alter von 4 bis 6 Jahren. Auch dort ist eine Impfung ab 6 Monaten bei besonderem Risiko möglich, jedoch ebenfalls ohne Ersatzfunktion für die Standarddosen.
Bei der Verwendung von MMRV-Kombinationsimpfstoffen (Masern-Mumps-Röteln-Varizellen) wird das Risiko für febrile Anfälle bei sehr jungen Kindern diskutiert, Fachinformationen und STIKO geben hierzu altersbezogene Hinweise.
Bei exponierten, nicht-immunen Personen wird eine MMR-Impfung möglichst rasch empfohlen. Für Säuglinge < 6 Monate, Schwangere und Immunsupprimierte ist Immunglobulin indiziert (innerhalb von etwa 6 Tagen nach Kontakt).
Fazit
Um die Masern weiterhin in Schach zu halten, sind STIKO- und RKI-Empfehlungen maßgeblich: frühzeitiges Erkennen, konsequente Isolation, zügige Meldung und vor allem flächendeckende Immunisierung. Ärzte und Apotheker spielen eine Schlüsselrolle beim Schließen von Immunitätslücken, beim Management von Fällen und bei der adressierten Aufklärung von Familien. Die aktuellen Ausbrüche in den USA sind ein mahnendes Beispiel dafür, dass Impferfolge fragile Errungenschaften sind und permanente Wachsamkeit erfordern.










