Abciximab
Abciximab ist ein Wirkstoff aus der Gruppe der Thrombozytenaggregationshemmer, der bei Operationen am Herzen und zur kurzfristigen Herzinfarktprophylaxe bei Patienten mit einer instabilen Angina pectoris zugelassen ist.
Abciximab: Übersicht
Anwendung
Abciximab wird bei Erwachsenen zusätzlich zu Heparin und Acetylsaliylsäure angewendet. Es ist zugelassen bei perkutaner Koronarintervention zur Vermeidung ischämischer kardialer Komplikationen sowie bei Patienten mit instabiler Angina pectoris, die auf umfassende konventionelle Therapie nicht ansprechen und für eine perkutane koronare Intervention vorgesehen sind, zur kurzfristigen Herabsetzung des Herzinfarktrisikos.
Wirkmechanismus
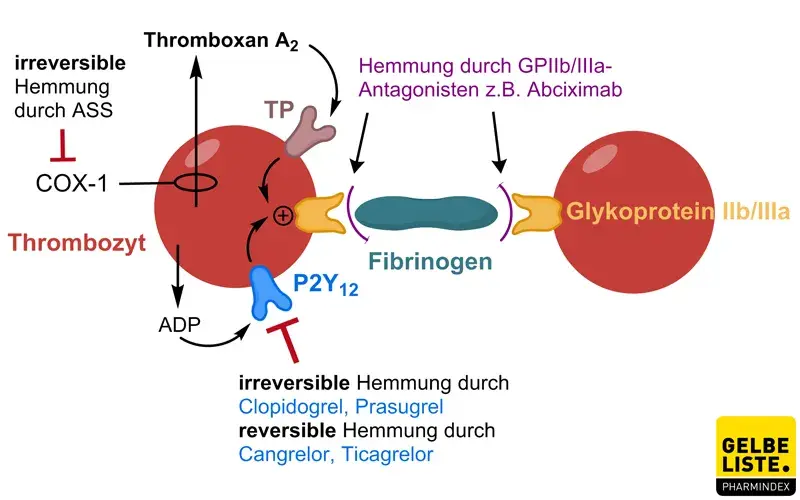
Abciximab, das auch als C7E3-Fab bezeichnet wird, ist das Fab-Fragment des chimären monoklonalen Antikörpers 7E3. Es bindet an Glykoprotein-IIb/IIIa-Rezeptoren auf der Oberfläche von Blutplättchen. Dadurch wird die Bindung von Fibrinogen, von-Willebrand-Faktor und anderen adhäsiven Molekülen an diese Rezeptoren verhindert und folglich die Thrombozytenaggregation gehemmt. Die Blutgerinnung wird somit wirksam verhindert.
Abciximab bindet auch an den Vitronectin-Rezeptor an Blutplättchen und Endothelzellen.
Der Vitronectin-Rezeptor vermittelt die koagulatorischen Eigenschaften der Plättchen und die Wachstumseigenschaften der Gefäßwandendothel- sowie der glatten Muskelzellen.
Durch seine zweifache Wirkung verhindert Abciximab den einer Plättchenaktivierung folgenden raschen Anstieg der Thrombinbildung besser, als Mittel, die alleine GPIIb/IIIa hemmen.
Pharmakokinetik
Die freie Plasmakonzentration von Abciximab fällt im Anschluss an die Bolusinjektion rasch ab. In der initialen Phase beträgt die Halbwertzeit weniger als 10 min und in der sekundären Phase dann 30 min. Dies ist wahrscheinlich mit der schnellen Bindung an den Glykoprotein IIb/IIIa-Rezeptor der Blutplättchen verbunden. Auch wenn Abciximab für mindestens 15 Tage im Blutkreislauf bleibt (in thrombozytengebundener Form), so normalisiert sich die Thrombozytenfunktion innerhalb von 48 h.
Die im direkten Anschluss an die Bolusinjektion folgende kontinuierliche Infusion einer gewichtsadaptierten Menge von Abciximab bewirkt eine verhältnismäßig konstante freie Plasmakonzentration während der Infusionsdauer. Danach fällt der Plasmaspiegel von Abciximab über ca. 6 Stunden schnell ab und verringert sich anschließend in verlangsamten Maß.
Dosierung
Abciximab soll nur in entsprechend spezialisierten medizinischen Pflegeeinrichtungen intravenös verabreicht werden. Die empfohlene Dosis beträgt 0,25 mg/kg Körpergewicht als Bolusinjektion mit direkt anschließender kontinuierlicher intravenöser Infusion von 0,125 Mikrogramm/kg Körpergewicht pro Minute (bis maximal 10 Mikrogramm/min).
Zur Stabilisierung von Patienten mit Angina pectoris sollte mit der Injektion bis zu 24 h vor einem möglichen Eingriff begonnen und 12 h nach dem Eingriff beendet werden.
Bei einer perkutanen Koronarintervention bei Patienten, denen der Wirkstoff noch nicht infundiert wird, sollte die Bolusinjektion 10-60 min vor dem Eingriff und anschließend eine Infusion über 12 h gegeben werden.
Nebenwirkungen
Im Folgenden sind die Nebenwirkungen von Abciximab nach ihrer Häufigkeit aufgelistet:
Häufig:
- Thrombozytopenie
- Kopfschmerzen
- Bradykardie
- Blutungen
- Hypotonie
- periphere Ödeme
- gastrointestinale Blutungen
- Übelkeit, Erbrechen
- Rückenschmerzen
- Brustschmerzen
- Fieber (Pyrexie)
- Schmerzen an der Punktionsstelle
- Abdominalschmerzen.
Gelegentlich:
- Intrakranielle Blutungen.
Selten:
- Anaphylaktische Reaktionen
- Überempfindlichkeitsreaktionen/allergische Reaktionen
- Perikardtamponade
- letale Blutungen
- Schocklunge (adultes respiratorisches Distresssyndrom), Lungenblutungen.
Wechselwirkungen
Entsprechend der Indikation, sind klinische Studien gemeinsam mit Heparin und Acetylsalicylsäure durchgeführt worden.
Die Kombination von Abciximab mit Heparin kann zu einem Anstieg der Blutungshäufigkeit führe.
Gemeinsame Anwendung mit Thrombolytika führt zu einem erhöhten Blutungsrisiko.
Unerwünschte Arzneimittelinteraktionen im Zusammenhang mit der Anwendung von Arzneimitteln zur Behandlung von Angina pectoris, Myokardinfarkt und Bluthochdruck oder mit den üblichen intravenösen Infusionslösungen wurden in klinischen Studien nicht beobachtet. Arzneimittel, die dabei verwendet wurden, waren:
- Warfarin (vor und nach, aber nicht während der perkutanen transluminalen Koronarangioplastie)
- β-Rezeptorenblocker
- Kalziumantagonisten
- ACE-Hemmer
- intravenöse und orale Nitrate
Kontraindikation
Abciximab darf nicht angewendet werden bei:
- Überempfindlichkeit gegenüber dem Wirkstoff oder murinen monoklonalen Antikörpern oder Papain (Spuren von Papain können nach dem Produktionsprozess vorhanden sein)
Aufgrund der erhöhten Blutungsgefahr ist der Wirkstoff außerdem kontraindiziert bei:
- aktiven inneren Blutungen
- zerebrovaskulären Ereignissen in der Anamnese der letzten 2 Jahre
- intrakraniellen Tumoren
- intrakraniellen oder intraspinalen Operationen oder Trauma innerhalb der letzten 2 Monate
- größeren Operationen während der letzten 2 Monate
- arteriovenösen Missbildungen oder Aneurysmen
- bekannten Blutungsneigungen
- schwerer, nicht ausreichend einstellbarer Hypertonie
- vorbestehender Thrombozytopenie
- Vaskulitis
- hypertensiver Retinopathie
- schwerer Leberfunktionseinschränkung.
Darüber hinaus ist die Anwendung von Abciximab bei hämodialysepflichtigen Patienten mit schwerer Niereninsuffizienz kontraindiziert, da keine ausreichenden Daten zur Verfügung stehen.
Schwangerschaft
Es liegen keine Daten zur Reproduktionstoxizität vor. Abciximab darf während der Schwangerschaft nicht angewendet werden, es sei denn, dies ist eindeutig erforderlich.
Stillzeit
Bei Anwendung von Abciximab sollte abgestillt werden, da nicht bekannt ist, ob die Substanz in die Muttermilch übergeht.
Abbildung











