Atezolizumab
Atezolizumab ist ein monoklonaler Antikörper, der zur Wirkstoffgruppe der PD-L1-Inhibitoren gehört und zur Behandlung des metastasierten Urothelkarzinoms sowie des metastasierten nicht-kleinzelligen Lungenkarzinoms angewendet wird.
Atezolizumab: Übersicht
Anwendung
Atezolizumab (Tecentriq) wird für eine Vielzahl von Krebserkrankungen eingesetzt. Die Anwendungsgebiete umfassen sowohl Monotherapien als auch Kombinationstherapien mit anderen Wirkstoffen.:
Urothelkarzinom
Monotherapie:
- Lokal fortgeschrittenes oder metastasiertes Urothelkarzinom nach vorheriger platinhaltiger Chemotherapie.
- Patienten, die für Cisplatin ungeeignet sind, und deren Tumoren eine PD-L1-Expression von ≥ 5 % aufweisen.
Nicht-kleinzelliges Lungenkarzinom (NSCLC)
Frühstadium:
- Adjuvante Monotherapie nach vollständiger Resektion und platinbasierter Chemotherapie.
- Patienten mit hohem Rezidivrisiko, deren Tumoren eine PD-L1-Expression von ≥ 50 % der Tumorzellen aufweisen, ohne EGFR-Mutation oder ALK-Translokation.
Fortgeschrittenes/metastasiertes NSCLC:
- Kombinationstherapie mit Bevacizumab, Paclitaxel und Carboplatin als Erstlinientherapie bei nicht-plattenepithelialer Histologie.
- Kombination mit nab-Paclitaxel und Carboplatin bei metastasiertem NSCLC ohne EGFR-Mutation oder ALK-Translokation.
- Monotherapie für Tumoren mit PD-L1-Expression ≥ 50% (Tumorzellen) oder ≥ 10% (tumorinfiltrierende Immunzellen) ohne EGFR-Mutation oder ALK-Translokation.
- Monotherapie bei platinbasierter Therapie-Untauglichkeit oder nach vorheriger Chemotherapie.
Kleinzelliges Lungenkarzinom (small cell lung cancer, SCLC)
Fortgeschrittenes Stadium:
- Kombinationstherapie mit Carboplatin und Etoposid als Erstlinientherapie bei extensive-stage SCLC.
Triple-negatives Mammakarzinom (triple-negative breast cancer, TNBC)
- Lokal fortgeschrittenes oder metastasiertes TNBC:
- Kombination mit nab-Paclitaxel bei Tumoren mit PD-L1-Expression ≥ 1 %, sofern keine vorherige Chemotherapie für die metastasierte Erkrankung durchgeführt wurde.
Hepatozelluläres Karzinom (hepatocellular carcinoma, HCC)
Fortgeschrittenes/nicht resezierbares HCC:
- Kombinationstherapie mit Bevacizumab bei Patienten ohne vorherige systemische Behandlung.
Wirkmechanismus
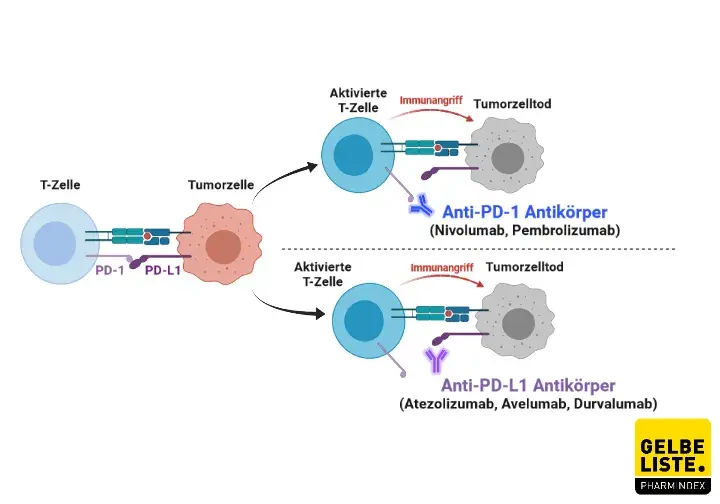
Atezolizumab ist ein monoklonaler Antikörper, der spezifisch an das Protein PD-L1 (programmed death-ligand 1) bindet. PD-L1 wird von Tumorzellen und tumorinfiltrierenden Immunzellen exprimiert, um die Immunantwort des Körpers zu unterdrücken, indem es den PD-1-Rezeptor auf T-Zellen aktiviert. Durch die Blockade der PD-L1/PD-1-Interaktion verhindert Atezolizumab, dass Tumorzellen die Aktivität der T-Zellen hemmen. Dies führt zu einer Reaktivierung der zytotoxischen T-Zellen, die in der Lage sind, Tumorzellen gezielt zu erkennen und zu zerstören. Darüber hinaus blockiert Atezolizumab auch die Bindung von PD-L1 an CD80, wodurch die Ko-Stimulation von T-Zellen gefördert wird. Die Immunaktivierung durch Atezolizumab verbessert so die körpereigene Abwehr gegen Tumoren, ohne gesunde Zellen spezifisch anzugreifen.
Pharmakokinetik
- Absorption: Wird intravenös verabreicht, keine orale Bioverfügbarkeit.
- Verteilung: Verteilungsvolumen ca. 6,91 L.
- Metabolismus: Abbau durch Proteolyse zu Peptiden und Aminosäuren.
- Elimination: Mittlere Halbwertszeit 27 Tage.
- Besondere Eigenschaften: Langsame Clearance bei wiederholter Gabe.
Dosierung
Monotherapie
Erstlinien-Urothelkarzinom
- 840 mg alle 2 Wochen oder
- 1.200 mg alle 3 Wochen oder
- 1.680 mg alle 4 Wochen
Nicht-kleinzelliges Lungenkarzinom (Frühstadium)
- 840 mg alle 2 Wochen oder
- 1.200 mg alle 3 Wochen oder
- 1.680 mg alle 4 Wochen, für die Dauer von 1 Jahr (außer bei Rezidiv oder inakzeptabler Toxizität)
Zweitlinien-Urothelkarzinom
- 840 mg alle 2 Wochen oder
- 1.200 mg alle 3 Wochen oder
- 1.680 mg alle 4 Wochen
Kombinationstherapien
Erstlinien-NSCLC (nicht-plattenepithelial) mit Bevacizumab, Paclitaxel und Carboplatin
- 840 mg alle 2 Wochen oder
- 1.200 mg alle 3 Wochen oder
- 1.680 mg alle 4 Wochen.
Erstlinien-NSCLC (nicht-plattenepithelial) mit nab-Paclitaxel und Carboplatin
- 840 mg alle 2 Wochen oder
- 1.200 mg alle 3 Wochen oder
- 1.680 mg alle 4 Wochen.
Erstlinien-kleinzelliges Lungenkarzinom (SCLC)
- 840 mg alle 2 Wochen oder
- 1.200 mg alle 3 Wochen oder
- 1.680 mg alle 4 Wochen.
Nicht resezierbares lokal fortgeschrittenes oder metastasiertes Triple-negatives Mammakarzinom (TNBC) mit nab-Paclitaxel
- 840 mg alle 2 Wochen oder
- 1.200 mg alle 3 Wochen oder
- 1.680 mg alle 4 Wochen
Fortgeschrittenes oder nicht resezierbares hepatozelluläres Karzinom mit Bevacizumab
- 840 mg alle 2 Wochen oder
- 1.200 mg alle 3 Wochen oder
- 1.680 mg alle 4 Wochen
Nebenwirkungen
Aufgrund seines Wirkmechanismus sind immunvermittelte Nebenwirkungen typisch, da die Immunantwort verstärkt wird. Zusätzlich treten häufig Nebenwirkungen auf, die bei onkologischen Therapien generell beobachtet werden. Die Nebenwirkungen variieren in ihrer Häufigkeit und Schwere, von leichten bis zu lebensbedrohlichen Ereignissen.
Häufig sind Fatigue, Übelkeit, Durchfall, Hautausschlag und Atemwegsbeschwerden. Seltene, aber schwerwiegende Nebenwirkungen umfassen Pneumonitis, Hepatitis, Kolitis, Myokarditis und Endokrinopathien wie Hypothyreose oder Diabetes Typ 1. Kombinationstherapien erhöhen das Risiko für hämatologische Störungen (z. B. Anämie) und Bluthochdruck.
Wechselwirkungen
Folgende Wechselwirkungen sind bei der Anwendung von Atezolizumab zu beachten:
- Fehlende Studien zu Arzneimittelinteraktionen:
Es wurden keine formalen pharmakokinetischen Studien zu Wechselwirkungen mit anderen Arzneimitteln durchgeführt. Daher gibt es keine spezifischen Hinweise zu möglichen Interaktionen. - Keine metabolischen Wechselwirkungen erwartet:
Atezolizumab wird durch katabolen Abbau aus dem Blutkreislauf eliminiert, wodurch keine metabolischen Wechselwirkungen mit Arzneimitteln, die über das Cytochrom-P450-Enzymsystem metabolisiert werden, zu erwarten sind. - Systemische Kortikosteroide oder Immunsuppressiva vor der Behandlung:
Die Verwendung solcher Substanzen vor Beginn der Therapie kann die pharmakodynamische Aktivität und Wirksamkeit von Atezolizumab beeinträchtigen. Sie sollten daher vor Beginn der Behandlung vermieden werden. - Einsatz von Immunsuppressiva nach Therapiebeginn:
Systemische Kortikosteroide oder andere Immunsuppressiva können nach Beginn der Therapie bei der Behandlung von immunvermittelten Nebenwirkungen sicher angewendet werden.
Kontraindikation
- Überempfindlichkeit gegenüber dem Wirkstoff.
- Aktive systemische Infektionen.
- Autoimmunerkrankungen, die durch eine Immunaktivierung verschlimmert werden könnten.
Schwangerschaft
Für Atezolizumab liegen keine klinischen Daten zur Anwendung bei Schwangeren vor. Tierexperimentelle Studien weisen darauf hin, dass die Hemmung des PD-L1/PD-1-Signalwegs zu einer immunvermittelten Abstoßung des Fetus und zu fetalem Tod führen kann. Dies unterstreicht das potenzielle Risiko schwerwiegender fruchtschädigender Wirkungen, einschließlich einer erhöhten Rate von Fehlgeburten oder Totgeburten, basierend auf dem Wirkmechanismus des Medikaments.
Da Atezolizumab ein monoklonaler Antikörper der IgG1-Klasse ist und bekannt ist, dass IgG1-Antikörper die Plazentaschranke passieren können, besteht die Möglichkeit, dass der Wirkstoff vom mütterlichen Kreislauf auf den Fetus übergeht. Aus diesem Grund sollte Atezolizumab während der Schwangerschaft nicht angewendet werden, es sei denn, der klinische Zustand der Patientin erfordert zwingend eine Behandlung.
Stillzeit
Es ist unklar, ob Atezolizumab in die Muttermilch übergeht. Aufgrund seines molekularen Profils ist es jedoch wahrscheinlich, dass der Wirkstoff in geringen Konzentrationen in der Vormilch und möglicherweise in der Muttermilch enthalten ist. Ein Risiko für das gestillte Kind kann nicht ausgeschlossen werden.
Die Entscheidung über die Fortsetzung des Stillens oder der Therapie mit Atezolizumab sollte individuell getroffen werden. Hierbei müssen sowohl der potenzielle Nutzen des Stillens für das Kind als auch der therapeutische Nutzen für die Mutter berücksichtigt werden. In den meisten Fällen wird empfohlen, während der Therapie mit Atezolizumab das Stillen zu unterbrechen, um mögliche Risiken für den Säugling zu minimieren.
Verkehrstüchtigkeit
Fatigue und Schwindel können die Verkehrstüchtigkeit beeinträchtigen. Patienten sollten über diese potenziellen Risiken aufgeklärt werden.
Anwendungshinweise
Folgende Warnhinweise und Vorsichtsmaßnahmen sind bei der Anwendung von Atezolizumab zu beachten:
- Rückverfolgbarkeit: Die Bezeichnung und die Chargenbezeichnung des Arzneimittels müssen dokumentiert werden, um eine vollständige Rückverfolgbarkeit zu gewährleisten.
- Immunvermittelte Nebenwirkungen: Diese können mehrere Körpersysteme betreffen und auch nach der letzten Dosis auftreten. Bei schweren Nebenwirkungen sollte die Behandlung unterbrochen und mit Kortikosteroiden behandelt werden.
- Immunvermittelte Pneumonitis: Patienten sollten auf Symptome wie Atemnot oder Husten überwacht werden. Bei Grad-2-Pneumonitis ist eine Behandlung mit Kortikosteroiden einzuleiten, bei schwereren Fällen ist die Therapie dauerhaft abzusetzen.
- Immunvermittelte Hepatitis: Regelmäßige Überwachung von Leberenzymen (AST, ALT) und Bilirubin wird empfohlen. Bei Grad-2- oder höheren Anstiegen sind Kortikosteroide erforderlich, und die Therapie kann bei schwerwiegenden Fällen dauerhaft abgesetzt werden.
- Immunvermittelte Kolitis: Diarrhö oder Kolitis können auftreten. Ab Grad 2 ist eine Kortikosteroidtherapie erforderlich, und bei Grad-4-Fällen ist die Behandlung dauerhaft abzusetzen.
- Immunvermittelte Endokrinopathien: Dazu zählen Hypo-/Hyperthyreose, Nebenniereninsuffizienz oder Diabetes Typ 1. Die Patienten sollten regelmäßig auf endokrine Störungen untersucht und entsprechend behandelt werden.
- Neurologische Nebenwirkungen: Mögliche schwerwiegende Reaktionen sind Guillain-Barré-Syndrom, Myasthenia gravis oder Myelitis. Diese erfordern eine Therapieunterbrechung oder ein dauerhaftes Absetzen des Medikaments.
- Reaktionen auf Infusionen: Infusionsreaktionen können auftreten. Bei Grad-3- oder Grad-4-Reaktionen ist die Therapie dauerhaft abzubrechen.
- Kombinationstherapien: Bei bestimmten Kombinationen, z. B. mit Bevacizumab, können zusätzliche Risiken wie Blutungen oder Bluthochdruck auftreten. Eine sorgfältige Abwägung der Risiken ist erforderlich.
- Patienten mit Autoimmunerkrankungen: Das Risiko für immunvermittelte Nebenwirkungen ist bei Patienten mit vorbestehenden Autoimmunerkrankungen erhöht.
- Krankheitsspezifische Risiken: Zum Beispiel erhöhtes Blutungsrisiko bei hepatozellulärem Karzinom in Kombination mit Bevacizumab.
Alternativen
Für die Behandlung der Indikationen, bei denen Atezolizumab eingesetzt wird, stehen verschiedene Alternativen zur Verfügung. Die Auswahl der Therapie hängt von der individuellen Patientensituation und molekularen Tumoreigenschaften ab.
Urothelkarzinom
- Nivolumab: Zugelassen zur Behandlung des lokal fortgeschrittenen oder metastasierten Urothelkarzinoms nach platinbasierter Chemotherapie.
- Pembrolizumab: Monotherapie für Patienten, die auf eine platinbasierte Chemotherapie nicht ansprechen oder für diese ungeeignet sind.
NSCLC
PD-1- und PD-L1-Inhibitoren
- Nivolumab: Eingesetzt bei lokal fortgeschrittenem oder metastasiertem NSCLC nach Progression unter platinbasierter Chemotherapie.
- Pembrolizumab: Als Erstlinientherapie bei Tumoren mit PD-L1-Expression ≥ 50 % oder in Kombination mit Chemotherapie unabhängig von der PD-L1-Expression.
- Durvalumab: Konsolidierungstherapie nach Radiochemotherapie bei nicht resezierbarem Stadium III NSCLC.
Kombinationstherapien mit Chemotherapie
- Carboplatin + Paclitaxel: Standardtherapie für NSCLC, insbesondere bei Patienten, die für Immuntherapien ungeeignet sind.
- Osimertinib: Erstlinientherapie für Patienten mit EGFR-mutiertem NSCLC.
SCLC
Checkpoint-Inhibitoren
- Durvalumab: Eingesetzt in Kombination mit Platin-basierter Chemotherapie (z. B. Carboplatin und Etoposid) bei extensive-stage SCLC.
Chemotherapie-basierte Regime
- Carboplatin + Etoposid: Standard-Erstlinientherapie für extensive-stage SCLC.
Triple-negatives Mammakarzinom
Checkpoint-Inhibitoren
- Pembrolizumab: In Kombination mit Chemotherapie bei PD-L1-positivem lokal fortgeschrittenem oder metastasiertem TNBC (PD-L1 ≥ 1 %).
Chemotherapie
- Nab-Paclitaxel oder Paclitaxel: Geeignet für Patienten ohne nachweisbare PD-L1-Expression oder ohne Zugang zu Immuntherapien.
Hepatozelluläres Karzinom
Angiogenese-Inhibitoren
- Sorafenib oder Lenvatinib: Standardtherapien in der Erstlinie bei nicht resezierbarem HCC.
- Regorafenib: Zweitlinientherapie nach Progression unter Sorafenib.
Wirkstoff-Informationen
Fachinformation Tecentriq














