Levomethadon
Der Wirkstoff Levomethadon kann starke und stärkste Schmerzen lindern, wird in dieser Funktion aber wegen seiner Nebenwirkungen eher selten eingesetzt.
Levomethadon: Übersicht
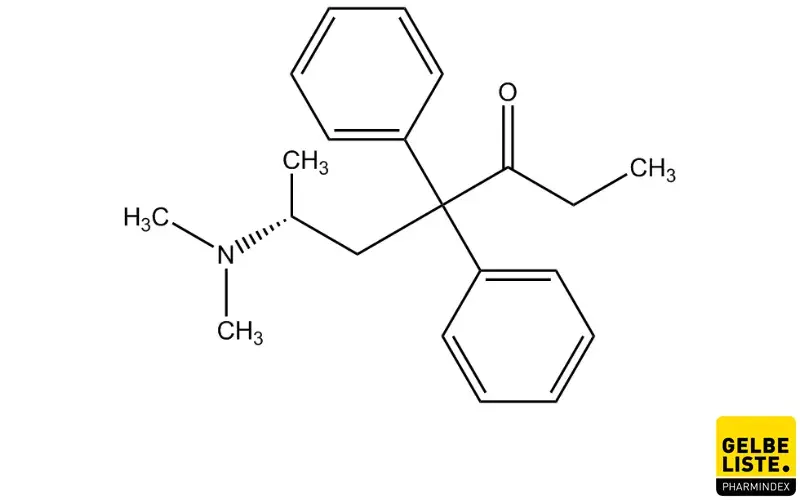
Anwendung
Neben der Anwendung als starkes Schmerzmittel bei schweren Schmerzzuständen wie z. B. nach Unfällen, Operationen oder bei Krebsschmerzen wird Levomethadon ähnlich wie Methadon auch zur Substitutionstherapie bei Heroinabhängigkeit und Abhängigkeit von anderen Opiaten wie Morphin und Oxycodon eingesetzt.
Der Wirkstoff fällt unter betäubungsmittelrechtliche Bestimmungen.
Wirkmechanismus
Levomethadon ist ein vollsynthetisches Opioidanalgetikum, das sich strukturell vom Morphin ableitet. Der Wirkstoff zeichnet sich durch hohe Affinität zu den Opiatrezeptoren aus. Levomethadon ist das reine R(-)-Enantiomer von Methadon und wirkt daher besser als das als Racemat vorliegende Methadon (1:1 Gemisch aus R(-)-Enantiomer und dem analgetisch viel schwächer wirksamen S(+)-Enantiomer). Die analgetische Wirkdauer von Levomethadon schwankt zwischen 4 und 8 Stunden. Im Vergleich zu Morphin hält die Wirkung länger an und eine Gewöhnung stellt sich langsamer ein. Wie andere Opioid-Analgetika auch, hat der Wirkstoff eine stark dämpfende Wirkung auf das Zentralnervensystem und induziert eine lang anhaltende Atemdepression, die nach 4 Stunden am stärksten ausgeprägt ist und bis zu 75 Stunden andauern kann.
Bei der Behandlung der Opiat-/Opioidabhängigkeit beruhen die Effekte von Levomethadon auf zwei Wirkmechanismen. Zum einen erzeugt der Wirkstoff als Opioidagonist morphinartige Wirkungen, die bei opiat-/opioidabhängigen Personen Entzugssymptome unterdrücken. Zum anderen kann die Langzeitanwendung von oralem Levomethadon eine Toleranz erzeugen, die die als euphorisierend empfundenen Wirkung (das sogenannte „high"-Gefühl) parenteral zugeführter Opiate verhindert.

Pharmakokinetik
Levomethadon wird nach oraler Gabe rasch resorbiert. Die absolute Bioverfügbarkeit nach oraler Einnahme einer Lösung beträgt im Mittel etwa 82%.
In der Substitution setzt die Wirkung 1 bis 2 Stunden nach oraler Gabe ein und hält bei Einmalgabe 6 bis 8 Stunden an. Die Wirkdauer steigt bei wiederholter Gabe auf 22 bis 48 Stunden an, sodass eine einmal tägliche Gabe ausreichend ist.
Ein Steady State stellt sich bei einer Dosierung von 30 mg/Tag oral nach 4-5 Tagen ein.
Das Verteilungsvolumen von Methadon beträgt initial 50-100 l und im Steady State 500 l. Das deutet darauf hin, dass sich die stark lipophile Substanz in beträchtlicher Menge in peripherem Gewebe, Fett, Muskulatur und Haut anreichert. Die Serumproteinbindung liegt bei ca. 85%.
Levomethadon unterliegt einer N-Demethylierung durch verschiedene CYP-Isoenzyme (z.B. CYP3A4, 2D6, 2B6 und 2C19). Von Methadon wurden bisher 32 Metaboliten identifiziert. Diese reichern sich vor allem in Lunge, Leber, Niere, Milz und Muskulatur an.
Methadon und seine Metaboliten werden sowohl renal als auch biliär eliminiert. Die renale Elimination ist stark pH-abhängig und ist bei höheren Dosen der Haupteliminationsweg. Nach Gabe von mehr als 160 mg treten dabei ca. 60% als unverändertes Levomethadon auf. Biliär werden 10-45% der wiedergefundenen Gesamtmenge ausgeschieden.
Die terminale Plasmahalbwertszeit unterliegt starken individuellen Schwankungen (14-55 Stunden). Bei länger dauernder Einnahme sowie in höherem Alter oder bei chronischen Lebererkrankungen ist sie verlängert. Levomethadon ist nicht dialysierbar. Im Fall einer Anurie erfolgt die Ausscheidung jedoch ausschließlich über die Fäzes. Kumulationsgefahr besteht nicht.
Dosierung
Sowohl in der Schmerztherapie als auch in der Substitutionstherapie muss Levomethadon individuell dosiert werden.
In der Schmerztherapie sollte grundsätzlich die kleinste analgetisch wirksame Dosis gewählt werden.
Die Dosierung bei der Substitutionstherapie orientiert sich am Auftreten der Entzugssymptome und muss für jeden Patienten abhängig von der individuellen Situation eingestellt werden. Danach ist prinzipiell die niedrigstmögliche Erhaltungsdosis anzustreben.
Nebenwirkungen
Levomethadon zeigt vielfältige psychische Nebenwirkungen, die hinsichtlich Stärke und Art in Abhängigkeit von der Persönlichkeit sowie der Behandlungsdauer individuell sehr unterschiedlich ausgeprägt sind.
Im Folgenden sind die Nebenwirkungen von Levomethadon nach ihrer Häufigkeit aufgelistet:
Häufig:
- Stimmungsveränderungen (meist Euphorie, gelegentlich Dysphorie)
- Veränderungen der Aktivität (meist Dämpfung, gelegentlich Steigerung)
- Veränderung der kognitiven und sensorischen Leistungsfähigkeit (z. B. des Entscheidungsverhaltens und Wahrnehmungsvermögens wie Verwirrtheit, Desorientiertheit)
- Schwindel
- Kopfschmerzen
- Übelkeit, Erbrechen, Mundtrockenheit, Schluckauf
- Bronchospasmus, Blasenentleerungsstörungen und Verstopfung aufgrund von Spasmen der glatten Muskulatur
- Miosis
- vermehrtes Schwitzen (insbesondere bei längerfristiger Anwendung)
- Urtikaria, Juckreiz.
Gelegentlich:
- klinisch relevanter Herzfrequenzabfall (Bradykardie)
- klinisch relevanter Blutdruckabfall
- nicht kardiogenes Lungenödem bei intensivmedizinisch behandelten Patienten.
Selten:
- Exzitationszustände.
Nebenwirkungen unbekannter Häufigkeit:
- Überempfindlichkeitsreaktionen bis hin zum Schock
- zentralnervöse Nebenwirkungen wie Sedierung (Müdigkeit, Mattigkeit, Benommenheit)
- Atemdepression bis hin zum Atemstillstand (insbesondere bei Anwendung zu hoher Dosen oder gleichzeitiger Anwendung anderer atemdepressiver Arzneimittel)
- zerebrale Krampfanfälle (insbesondere bei Anwendung hoher Dosen).
Bei der Anwendung von hochdosiertem Levomethadon in der Substitutionstherapie sind zusätzlich folgende Nebenwirkungen berichtet worden:
- Anorexie
- Schlaflosigkeit, Unruhe
- Sehstörungen
- Tachykardie, Herzrhythmusstörungen (Synkopen), Herzstillstand
- Sickerblutungen (Hämorrhagie), orthostatische Hypotonie, Einschränkung der Kreislauffunktion
- Gallenwegskrämpfe
- Hautausschlag
- verminderte Harnmenge
- Asthenie, Ödeme
- Flush.
Diese können auch bei niedrigerer Dosierung in der Schmerztherapie nicht ausgeschlossen werden.
Wechselwirkungen
Die Wirkungen von Levomethadon können sowohl durch pharmakodynamische als auch pharmakokinetische Wechselwirkungen beeinflusst werden und eine Dosisanpassung von Levomethadon notwendig machen.
Die Anwendung von MAO-Hemmern innerhalb der letzten 14 Tage vor Anwendung von Levomethadon kann zu lebensbedrohlichen, depressorischen als auch exzitatorischen Wirkungen auf Zentralnervensystem, Atmung und Kreislauffunktion führen.
Eine gegenseitige Verstärkung der zentralnervösen bzw. atemdepressiven Wirkung ist bei gleichzeitiger Gabe von zentral dämpfenden und atemdepressiven Mitteln möglich. Das betrifft z. B.:
- stark wirkende Analgetika (auch anderen Opiaten)
- Alkohol
- Phenothiazinderivate
- Benzodiazepine
- Barbiturate und andere Schlafmittel/Narkosemittel
- trizyklische Antidepressiva.
Die Wirkung von Levomethadon kann durch Antihypertensiva, wie z. B. Reserpin und Clonidin (zentral wirkende antiadrenerge Mittel) oder Urapidil und Prazosin (peripher wirkende antiadrenerge Mittel) verstärkt werden.
Hemmer des Cytochrom P450 Systems blockieren den enzymatischen Abbau von Levomethadon in der Leber und erhöhen somit die Plasmakonzentration von Levomethadon. Eine Verlängerung der Wirkdauer kann die Folge sein. Dazu gehören z. B.:
- Cimetidin
- Antimykotika (z. B. Itraconazol, Ketoconazol, Voriconazol, Fluconazol)
- Makrolidantibiotika
- Antiarrhythmika
- Kontrazeptiva
- selektive Serotoninwiederaufnahmehemmer (SSRI = selective serotonin reuptake inhibitor, z. B. Sertralin, Fluvoxamin, Fluoxetin und Paroxetin)
- Ciprofloxacin
- HIV-Protease-Inhibitoren (z.B. Nelfinavir, Ritonavir, Amprenavir).
Induktoren des Cytochrom P450 Systems steigern den enzymatischen Abbau von Levomethadon in der Leber und senken somit die Plasmakonzentration von Levomethadon. Dazu gehören z. B.:
- Antikonvulsiva wie z. B. Carbamazepin, Phenobarbital und Phenytoin
- Rifampicin
- Johanniskraut
- Spironolacton
- Fusidinsäure
- Flunitrazepam
- Efavirenz
- Nevirapin.
Bei gleichzeitiger Gabe von Inhibitoren bzw. Induktoren des Cytochrom P450 Systems ist eine sorgfältige Überwachung der Patienten in Bezug auf Symptome einer Über- oder Unterdosierung bzw. dem Auftreten von Entzugssymptomen notwendig. Erforderlichenfalls muss eine Dosisanpassung vorgenommen werden.
Das Gleiche gilt bei gemeinsamer Anwendung anderer Substanzen, die durch Leberenzyme metabolisiert werden bzw. die die Proteinbindung von Levomethadon beeinflussen können.
Levomethadon kann die Plasmaspiegel bestimmter Arzneimittel verändern. So wurden während einer antiretroviralen Therapie mit Didanosin und Stavudin erniedrigte und für Zidovudin erhöhte Plasmakonzentrationen beschrieben. In diesen Fällen ist eine engmaschige Überwachung notwendig, um ein adäquates klinisches Ansprechen sicherzustellen und bei ersten Anzeichen einer Toxizität entsprechende Gegenmaßnahmen ergreifen zu können.
Kontraindikation
Levomethadon ist kontraindiziert bei:
- Überempfindlichkeit gegenüber dem Wirkstoff
- Behandlung mit MAO-Hemmern oder innerhalb von zwei Wochen nach deren Absetzen.
Mit Ausnahme der Behandlung einer Überdosierung dürfen Narkotikaantagonisten oder andere Narkotikaagonisten/-antagonisten (z. B. Pentazocin und Buprenorphin) während der Behandlung mit Levomethadon nicht angewendet werden.
Hinweise
Fertilität, Schwangerschaft, Stillzeit
Da Levomethadon nicht ausreichend untersucht ist, werden zur Bewertung auch Erkenntnisse zu D,L-Methadon aus der Substitutionstherapie herangezogen.
Schwangerschaft
Levomethadon passiert die Plazentaschranke und darf im ersten Trimenon in der Schmerztherapie nicht angewendet werden. Die chronische Anwendung während der späteren Schwangerschaft muss vermieden werden, da diese zur Gewöhnung und Abhängigkeit beim ungeborenen Kind sowie nach der Geburt zu Entzugserscheinungen beim Neugeborenen führen kann. Vor oder während der Geburt gegeben, kann Levomethadon die Kontraktionsfähigkeit des Uterus hemmen und beim Neugeborenen zu Atemdepression führen. Daher ist das Neugeborene so lange zu überwachen, bis keine wesentliche Atemdepression mehr zu erwarten ist (wenigstens jedoch 6 Stunden). Die Gabe von Opiatantagonisten (z. B. Naloxon) kann empfehlenswert sein.
Kinder methadonsubstituierter Mütter hatten ein vergleichsweise geringeres Geburtsgewicht und einen geringeren Kopfumfang als nicht drogenexponierte Kinder. Bei mehr als der Hälfte der Neugeborenen methadonsubstituierter Mütter traten Entzugssymptome auf. Zudem wurden eine erhöhte Inzidenz von Otitis media beobachtet sowie neurologische Befunde mit Hörstörungen, geistige und motorische Entwicklungsverzögerung und Augenanomalien. Ein deutlicher Anstieg kongenitaler Anomalien durch Gebrauch von Methadon während der Schwangerschaft wurde bisher nicht festgestellt. Es wird ein Zusammenhang mit erhöhtem SIDS (sudden infant death syndrome) angenommen.
Stillzeit
Levomethadon tritt in geringen Mengen in die Muttermilch über. Die Effekte des Wirkstoffes auf den Säugling sind jedoch nicht ausreichend untersucht. Der behandelnde Arzt sollte daher entscheiden, ob während der Behandlung gestillt werden darf. Stillende Mütter, die mit Levomethadon behandelt werden, sollten darauf hingewiesen werden, ihren Säugling auf Anzeichen von Atemschwierigkeiten oder verstärkter Schläfrigkeit zu überwachen.
Fertilität
Die weibliche Fruchtbarkeit scheint durch Levomethadon nicht beeinträchtigt zu werden, während die Beeinträchtigung der Sexualfunktion männlicher Patienten eine bekannte Nebenwirkung von D,L-Methadon ist. Studien haben gezeigt, dass eine Methadon-Erhaltungstherapie bei Männern die Serum-Testosteronspiegel reduziert sowie das Ejakulatvolumen und die Beweglichkeit der Spermien deutlich verringert. Aufgrund reduzierter Samenflüssigkeit pro Ejakulation war die Spermienkonzentration methadon¬behandelter Männer doppelt so hoch wie die der Kontrollen.
Auswirkungen auf die Verkehrstüchtigkeit und das Bedienen von Maschinen
Auch bei bestimmungsgemäßem Gebrauch kann Levomethadon das Reaktionsvermögen so weit verändern, dass die Fähigkeit zur aktiven Teilnahme am Straßenverkehr oder zum Bedienen von Maschinen beeinträchtigt ist. In verstärktem Maße gilt dies unter Einfluss von Alkohol.
Die Entscheidung über die Fahrtüchtigkeit trifft jeweils der behandelnde Arzt unter Berücksichtigung der individuellen Reaktion und der jeweiligen Dosierung.
Weitere Details zu diesem Wirkstoff können Sie den jeweiligen Fachinformationen entnehmen.
Wirkstoff-Informationen
Abbildung:
Anika Mifka adapted from Mutschler Arzneimittelwirkungen, 11. Auflage (S. 273); Marcianò et al. (2023): The Pharmacological Treatment of Chronic Pain: From Guidelines to Daily Clinical Practice. Pharmaceutics, DOI: https://doi.org/10.3390/pharmaceutics15041165; https://www.swisseduc.ch/chemie/molekularium/proteine_op/mu_opioid/b/index.html
-
L-Poladdict® 5 mg Tabletten
Hexal AG
-
L-Poladdict® 20 mg Tabletten
Hexal AG
-
L-Poladdict® 30 mg Tabletten
Hexal AG
-
L-Poladdict® 40 mg Tabletten
Hexal AG
-
L-Polaflux® 5 mg/ml Lösung zum Einnehmen
Hexal AG
-
L-Polamidon® 5 mg Tabletten
Hexal AG
-
L-Polamidon® 20 mg Tabletten
Hexal AG
-
L-Polamidon® Lösung zur Substitution 5 mg/ml, Lösung zum Einnehmen
Hexal AG
-
L-Polamidon® Tropfen 5 mg/ml; Tropfen zum Einnehmen, Lösung
Hexal AG
-
Levo-Methasan 5 mg/ml Konzentrat zur Herstellung einer Lösung zum Einnehmen
G.L. Pharma GmbH
-
Levo-Methasan 5 mg Tabletten
G.L. Pharma GmbH
-
Levo-Methasan 10 mg Tabletten
G.L. Pharma GmbH
-
Levo-Methasan 20 mg Tabletten
G.L. Pharma GmbH
-
Levo-Methasan 30 mg Tabletten
G.L. Pharma GmbH
-
Levomethadon Aristo® 2,5 mg Tabletten
Aristo Pharma GmbH
-
Levomethadon Aristo 5 mg/ml Tropfen zum Einnehmen, Lösung
Aristo Pharma GmbH
-
Levomethadon Aristo® 5 mg Tabletten
Aristo Pharma GmbH
-
Levomethadon Aristo® 7,5 mg Tabletten
Aristo Pharma GmbH
-
Levomethadon Aristo® 20 mg Tabletten
Aristo Pharma GmbH
-
Levomethadon Aristo® 30 mg Tabletten
Aristo Pharma GmbH
-
Levomethadon-neuraxpharm® 5 mg/ml Lösung zum Einnehmen
neuraxpharm Arzneimittel GmbH
-
Levomethadon-neuraxpharm® 5 mg/ml Tropfen zum Einnehmen
neuraxpharm Arzneimittel GmbH














