Toremifen
Toremifen ist ein selektiver Östrogenrezeptormodulator (SERM), der hauptsächlich zur Behandlung von metastasiertem Brustkrebs bei postmenopausalen Frauen eingesetzt wird. Es wirkt durch Bindung an Östrogenrezeptoren und hemmt somit die proliferative Wirkung von Östrogenen auf das Brustgewebe.
Toremifen: Übersicht
Anwendung
Toremifen ist ein Antiestrogen und ist zur Behandlung von hormonabhängigem metastasierenden Mammakarzinom bei positivem Östrogenrezeptorstatus bei Frauen nach der Menopause indiziert.
Der Wirkstoff ist in Deutschland derzeit nicht mehr auf dem Markt verfügbar. Der Gemeinsame Bundesausschuss (G-BA) konnte keinen zusätzlichen Nutzen von Toremifen im Vergleich zu anderen verfügbaren Therapien feststellen, was zu ungünstigen Preisverhandlungen führte. Diese Bewertung und die daraus resultierenden Preisverhandlungen führten dazu, dass der Hersteller entschied, das Medikament vom Markt zu nehmen
Anwendungsart
Die Einnahme erfolgte peroral in Form von Tabletten mit etwas Flüssigkeit und unabhängig von der Nahrungsaufnahme.
Wirkmechanismus
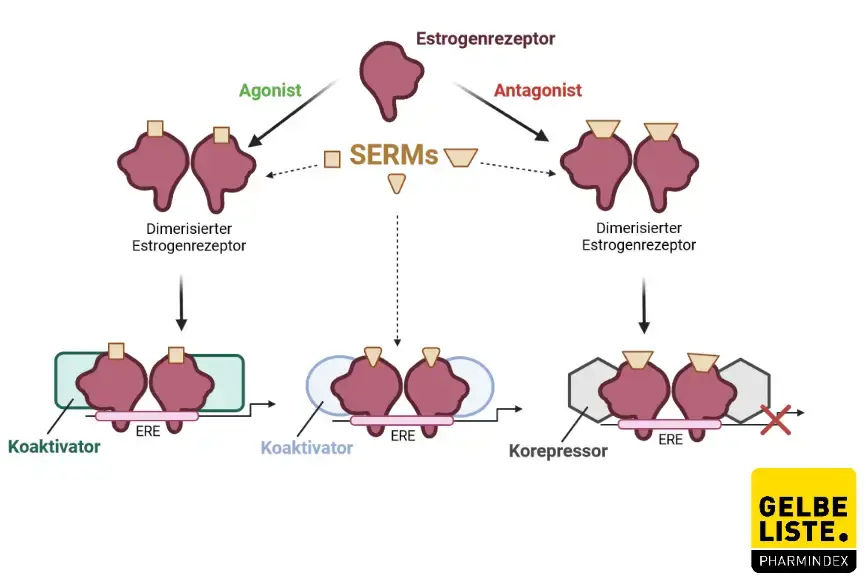
Toremifen ist ein selektiver Östrogenrezeptormodulator (SERM), der an die Östrogenrezeptoren (ER) in Zielgeweben bindet. Dabei zeigt er sowohl agonistische als auch antagonistische Wirkungen, abhängig vom Gewebetyp. In Brustgewebe wirkt Toremifen hauptsächlich als Antagonist, indem es die Bindung von endogenem Östrogen an die ER verhindert, wodurch die Östrogen-induzierte Proliferation von Brustkrebszellen gehemmt wird. Dies führt zu einer Reduktion des Zellwachstums und der Tumorprogression. Toremifen moduliert die Genexpression durch den ER-abhängigen Signalweg, indem es die Transkription von Genen beeinflusst, die an Zellwachstum und -proliferation beteiligt sind. Darüber hinaus kann Toremifen über nicht-genomische Wege wirken, indem es Signalkaskaden wie die MAPK- und PI3K/Akt-Wege beeinflusst, die ebenfalls eine Rolle bei Zellüberleben und Proliferation spielen.
Pharmakokinetik
Resorption
- Nach peroraler Applikation wird Toremifen gut resorbiert.
- Maximale Plasmaspiegel werden innerhalb 2–5 Stunden erreicht.
- Die Resorption wird durch die gleichzeitige Nahrungseinnahme nicht beeinflusst, jedoch kann die Erreichung des maximalen Plasmaspiegels kann um 1,5 bis 2 Stunden verzögert werden.
Verteilung
- Das mittlere Verteilungsvolumen von Toremifen beträgt ca. 1220 l/kg.
- Toremifen bindet sich in ausgeprägtem Mass (99,5%) an Serumproteine, insbesondere an Albumin.
Metabolismus
- Toremifen unterliegt einem ausgeprägten Metabolismus.
- Der Hauptabbauweg erfolgt über CYP3A4.
- Der Hauptmetabolit ist N-Demethyltoremifen, dieser weist eine ähnliche antiöstrogene, wenn auch schwächere, tumorhemmende Wirkung auf als die Muttersubstanz.
Elimination
- Toremifen wird vorwiegend in Form seiner Metaboliten in die Faeces ausgeschieden, wobei diese einem enterohepatischen Kreislauf unterliegen.
- Nur 10% der Substanz wird, ebenfalls in Form von Metaboliten, renal eliminiert.
- N-Demethyltoremifen hat eine Halbwertszeit von 11 (4–20) Tagen.
Dosierung
Die empfohlene Dosierung betrug einmal täglich 60 mg. Eine Langzeitbehandlung wurde empfohlen.
Niereninsuffizienz:
Es ist keine Dosisanpassung erforderlich, jedoch sind die Patientinnen speziell zu überwachen.
Leberinsuffizienz:
Eine Halbierung der Dosis wird empfohlen (30 mg einmal täglich) und die Patientinnen sind speziell zu überwachen.
Nebenwirkungen
Die häufigsten Nebenwirkungen von Toremifen (≥ 1/10) sind Hitzewallungen und Schwitzen.
Wechselwirkungen
Bei der Anwendung von Toremifen kann es mit folgenden Verbindungen zu Wechselwirkungen kommen:
- Cumarine: Wirkungsverstärkung der Cumarine
- CYP3A4-Inhibitoren wie z.B. Ketoconazol, Erythromycin: Wirkungsverstärkung von Toremifen
- CYP3A4-Induktoren wie z.B. Phenobarbital, Phenytoin, Carbamazepin und Rifampicin: Wirkungsminderung von Toremifen
- Thiaziddiuretika: Risiko der Hyperkalzämie
Darüber hinaus besteht mit folgenden QT-Zeit-verlängernden Azneimitteln ein erhöhtes Risiko für ventrikuläre Arrhythmien, inkl. Torsade de pointes:
- Antiarrhythmika Klasse IA (z.B. Chinidin)
- Antiarrhythmika Klasse III (z.B. Amiodaron, Sotalol)
- Neuroleptika (z.B. Phenothiazine, Pimozid, Sertindol, Haloperidol)
- bestimmte antimikrobielle Wirkstoffe (Moxifloxacin, Erythromycin, Pentamidin, Antimalariamittel, insbesondere Halofantrin)
- bestimmte Antihistaminika (Terfenadin, Mizolastin)
Kontraindikationen
Folgende Gegenanzeigen sind bei der Anwendung von Toremifen zu beachten:
- Überempfindlichkeit gegenüber Toremifen
- Thromboembolische Erkrankungen in der Anamnese
- Schwangerschaft, Stillzeit (Anwendung nur bei postmenopausalen Frauen)
Keine Langzeittherapie bei:
- Endometriumhyperplasie (Verdickung der Gebärmutterschleimhaut)
- schwere Leberinsuffizienz
Da Toremifen zu Veränderungen im Reizleitungssystem des Herzens (QT-Verlängerung) führen kann, sind zudem folgende Kontraindikationen zu beachten:
- angeborene oder erworbene QT-Verlängerung
- Elektrolytstörungen, insbesondere nicht korrigierte Hypokaliämie
- klinisch relevante Bradykardie
- klinisch relevante Herzinsuffizienz mit reduzierter linksventrikulärer Ejektionsfraktion
- symptomatische Arrhythmien in der Anamnese
- nicht zusammen mit anderen Arzneimitteln anwenden, die zu einer QT-Verlängerung führen könnten
Schwangerschaft
Toremifen ist in der Schwangerschaft kontraindiziert und darf nur bei postmenopausalen Frauen angewendet werden.
Stillzeit
Toremifen ist in der Stillzeit kontraindiziert und darf nur bei postmenopausalen Frauen angewendet werden.
Verkehrstüchtigkeit
Toremifen kann Schwindel und Müdigkeit hervorrufen, deshalb ist besondere Vorsicht beim Autofahren oder beim Bedienen von Maschinen geboten.
Anwendungshinweise
Folgende Warnhinweise und Vorsichtsmaßnahmen sind bei der Anwendung von Toremifen zu beachten:
- Gynäkologische Untersuchung: Vor Beginn der Behandlung und mindestens einmal jährlich sollten gynäkologische Untersuchungen durchgeführt werden, insbesondere bei Patienten mit zusätzlichen Risikofaktoren für Endometriumkarzinom (z.B. Hypertonie, Diabetes, hoher BMI, Hormonersatzbehandlung in der Anamnese).
- Blutbildkontrolle: Überwachung der roten Blutkörperchen, Leukozyten und Blutplättchen während der Behandlung aufgrund möglicher Anämie, Leukopenie und Thrombozytopenie.
- Leberfunktion: Überwachung der Leberwerte, da Schädigungen der Leber (einschließlich Hepatitis und Gelbsucht) berichtet wurden, besonders in den ersten Monaten der Behandlung.
- Thromboembolische Erkrankungen: Patienten mit schweren thromboembolischen Erkrankungen in der Anamnese sollten nicht mit Toremifen behandelt werden.
- QT-Verlängerung: Toremifen kann das QT-Intervall im EKG verlängern. Patienten mit bestehenden proarrhythmischen Zuständen, akuter Herzmuskelischämie oder QT-Verlängerung sollten besonders vorsichtig überwacht werden. Bei Anzeichen akuter Herzmuskelischämie sollte die Behandlung abgebrochen und ein EKG durchgeführt werden. Fareston sollte nicht angewendet werden, wenn das QTc-Intervall größer als 500 ms ist.
- Herzüberwachung: Sorgfältige Überwachung bei Patienten mit nicht-kompensierter Herzinsuffizienz oder schwerer Angina pectoris.
- Hyperkalzämie: Patienten mit Knochenmetastasen sollten zu Beginn der Behandlung auf Hyperkalzämie überwacht werden.











