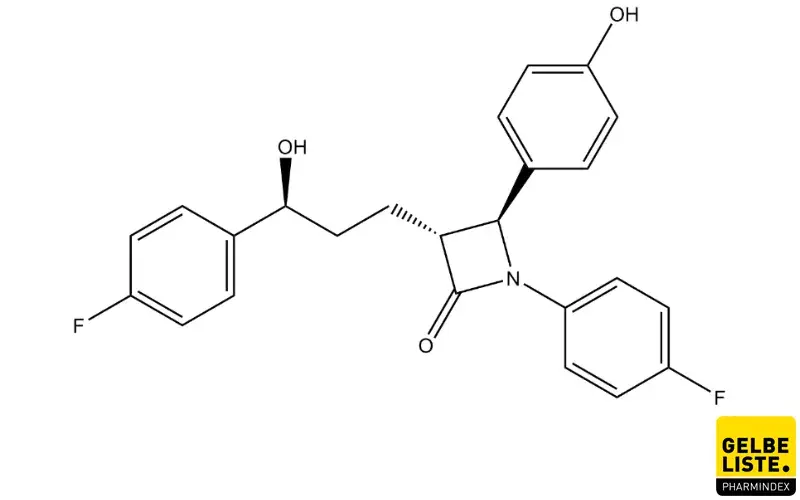
Ezetimib
Ezetimib ist ein lipidsenkender Wirkstoff, der aufgrund seiner inhibierenden Effekte auf die intestinale Resorption von Cholesterin bei Hypercholesterinämie und zur Prävention kardiovaskulärer Ereignisse indiziert ist. Ezetimib wird üblicherweise mit Statinen kombiniert.
Ezetimib: Übersicht
Anwendung
Der Cholesterin-Resorptionsinhibitor Ezetimib ist indiziert bei bzw. zur:
- Primärer Hypercholesterinämie zusammen mit einem HMG-CoA-Reduktase-Hemmer (Statin) zusätzlich zu einer Diät bei Patienten mit primärer (heterozygoter familiärer und nicht familiärer) Hypercholesterinämie, bei denen die Therapie mit einem Statin allein nicht ausreicht.
- Primärer Hypercholesterinämie als Monotherapie zusätzlich zu einer Diät bei Patienten mit primärer (heterozygoter familiärer und nicht familiärer) Hypercholesterinämie, wenn ein Statin als ungeeignet erachtet oder nicht vertragen wird.
- Homozygoter familiärer Hypercholesterinämie (HoFH) in Kombination mit einem Statin zusätzlich zu einer Diät (die Patienten können weitere begleitende Therapien wie LDL-Apherese) erhalten).
- Prävention kardiovaskulärer Ereignisse als Zusatztherapie zu einer bestehenden Statintherapie oder zu Beginn einer Statintherapie zur Reduktion des Risikos für kardiovaskuläre Ereignisse bei Patienten mit koronarer Herzkrankheit (KHK) und akutem Koronarsyndrom in der Vorgeschichte.
Anwendungsart
Ezetimib ist sowohl als alleiniger Wirkstoff (10 mg) als auch in Fixkombination mit anderen Wirkstoffen (z.B. Ezetimib/Atorvastatin) in Tablettenform erhältlich.
Die Einnahme kann nahrungsunabhängig erfolgen.
Während der Therapie sollte eine lipidsenkende Diät eingehalten werden.
Wirkmechanismus
Durch die Nahrungsaufnahme gelangen unter anderem Triglyceride und Cholesterin in den Darm, wo sie resorbiert werden. Cholesterin wird über den Steroltransporter Niemann-Pick C1-Like 1 (NPC1L1) resorbiert. Ezetimib inhibiert gezielt die intestinale Cholesterin-Resorption durch Hemmung dieses Transportproteins (NPC1L1), das ebenfalls für die Resorption von Phytosterinen verantwortlich ist. Folglich wird die Menge an exogen zugeführtem Cholesterin in der systemischen Zirkulation reduziert.
Die gezielte Kombination von Ezetimib mit Statinen, die die endogene Cholesterinsynthese durch Hemmung des Enzyms HMG-CoA-Reduktase reduzieren, kann den Cholesterinspiegel synergistisch und effektiv senken.
Pharmakokinetik
Resorption
- Nach oraler Einnahme wird Ezetimib rasch resorbiert und zu einem pharmakologisch aktiven Phenol-Glucuronid (Ezetimib-Glucuronid) konjugiert.
- Die mittlere Plasmaspitzenkonzentration (cmax) wird für Ezetimib-Glucuronid nach 1-2 Stunden und für Ezetimib nach 4-12 Stunden erreicht.
- Die absolute Bioverfügbarkeit von Ezetimib kann nicht bestimmt werden, da die Substanz in wässrigen Lösungen, welche zur Injektion geeignet sind, praktisch unlöslich ist.
Verteilung
- Ezetimib wird zu etwa 99,7% und Ezetimib-Glucuronid zu etwa 88-92% an Plasmaproteine gebunden.
Metabolismus
- Ezetimib wird vor allem im Dünndarm und der Leber über Glucuronidkonjugation (Phase-II-Reaktion) metabolisiert und anschließend über die Galle ausgeschieden.
- In allen untersuchten Spezies wurde ein minimaler oxidativer Metabolismus (Phase-I-Reaktion) beobachtet.
- Ezetimib und Ezetimib-Glucuronid sind die hauptsächlichen im Plasma nachgewiesenen Substanzen, wobei Ezetimib ca. 10-20% und Ezetimib-Glucuronid ca. 80-90% der Gesamtwirkstoffkonzentration im Plasma ausmachen.
Elimination
- Ezetimib und Ezetimib-Glucuronid werden langsam aus dem Plasma mit Hinweisen auf einen signifikanten enterohepatischen Kreislauf eliminiert.
- Die Halbwertszeit beider Substanzen beträgt etwa 22 Stunden.
- Ezetimib wird maßgeblich über die Fäzes (biliär) und zu geringen Teilen renal eliminiert.
Patientenindividuelle Pharmakokinetik
- Ältere Patienten: Die Plasmakonzentrationen von Gesamt-Ezetimib sind bei älteren Patienten (ab 65 Jahren) etwa doppelt so hoch wie bei jüngeren Patienten (18-45 Jahre). Die Senkung des LDL-Cholesterinwerts und das Sicherheitsprofil sind jedoch bei älteren und jüngeren mit Ezetimib behandelten Probanden vergleichbar (deshalb ist keine Dosisanpassung für ältere Patienten erforderlich).
- Eingeschränkte Leberfunktion: Nach einer Einzeldosis von 10 mg Ezetimib bei Patienten mit leichter Leberinsuffizienz (Child-Pugh-Score 5 oder 6) war die mittlere AUC für Gesamt-Ezetimib ca. 1,7x größer als jene für gesunde Probanden. In einer 14-tägigen Studie mit wiederholter Gabe (10 mg pro Tag) bei Patienten mit mäßiger Leberinsuffizienz (Child-Pugh-Score 7-9) war die mittlere AUC für Gesamt-Ezetimib am 1. und am 14. Tag ca. 4x größer als die von gesunden Probanden. Für Patienten mit leichter Leberinsuffizienz ist keine Dosisanpassung erforderlich. Da die Folgen einer erhöhten Exposition mit Gesamt-Ezetimib bei Patienten mit mäßiger oder schwerer Leberinsuffizienz (Child-Pugh-Score > 9) nicht bekannt sind, wird Ezetimib für diese Patienten nicht empfohlen.
- Geschlecht: Die Plasmakonzentrationen von Gesamt-Ezetimib sind bei Frauen etwas höher (ca. 20%) als bei Männern. Unter Therapie mit Ezetimib sind sowohl die Senkung des LDL-Cholesterinwerts als auch das Sicherheitsprofil bei Männern und Frauen vergleichbar (daher ist keine geschlechtsabhängige Dosisanpassung erforderlich).
Dosierung
- Empfohlene Tagesdosis: 10 mg 1x täglich (1 Tablette)
- Kombination mit Statin: Übliche Anfangsdosis des betreffenden Statins oder Fortführung der bereits angewandten höheren Statindosis (Dosierungsanleitung des jeweiligen Statins ist zu beachten)
- Zur zusätzlichen Senkung des Risikos für kardiovaskuläre Ereignisse bei Patienten mit KHK und akutem Koronarsyndrom in der Vorgeschichte kann Ezetimib in Kombination mit einem Statin mit nachgewiesenem kardiovaskulärem Nutzen gegeben werden.
Nebenwirkungen
Eine Monotherapie mit Ezetimib wird häufig von folgenden Nebenwirkungen begleitet:
- Bauchschmerzen
- Diarrhö
- Flatulenz
- Fatigue
In Kombination mit einem Statin treten häufig diese Nebenwirkungen auf:
- Erhöhungen der ALT und/oder AST
- Kopfschmerzen
- Myalgie
Im Allgemeinen sind die Nebenwirkungen leicht ausgeprägt und von vorübergehender Natur.
Die Gesamtinzidenz der Nebenwirkungen war in klinischen Studien jener unter Placebo ähnlich. Ebenso war die Abbruchrate aufgrund von Nebenwirkungen unter Ezetimib auf Placeboniveau.
Wechselwirkungen
Pharmakokinetische Wechselwirkungen mit Arzneimitteln, die über Enzyme der Cytochrom-P450-Familie metabolisiert werden, sind klinisch vernachlässigbar.
Wechselwirkungen mit diesen Wirkstoffen bzw. Wirkstoffgruppen sind zu beachten:
- Antazida vermindern die Resorptionsrate von Ezetimib, haben jedoch keinen Einfluss auf dessen Bioverfügbarkeit. Die verminderte Resorptionsquote ist klinisch zu vernachlässigen.
- Colestyramin reduziert die mittlere AUC von Gesamt-Ezetimib (Ezetimib und glucuronidiertes Ezetimib) um ca. 55%, weshalb die Senkung des LDL-Cholesterins durch Ezetimib aufgrund dieser Wechselwirkung vermindert werden könnte.
- Fibrate können die Cholesterinausscheidung über die Galle erhöhen und so zu Cholelithiasis (Vorhandensein von Gallensteinen) führen. In Tierstudien führte Ezetimib manchmal zu erhöhten Cholesterinwerten in der Galle, weshalb ein lithogenes Risiko (Risiko zur Bildung von Gallensteinen) bei gleichzeitiger Anwendung nicht ausgeschlossen werden kann.
- Ciclosporin erhöht die Gesamt-Ezetimib-Exposition, wobei auch Ezetimib Einfluss auf die Ciclosporin-Exposition haben kann. Eine Therapie mit Ezetimib ist bei Patienten, die mit Ciclosporin behandelt werden, mit Vorsicht einzuleiten. Bei Patienten, die Ezetimib und Ciclosporin erhalten, sollten die Ciclosporin-Konzentrationen überwacht werden.
Kontraindikationen
Ezetimib ist kontraindiziert bei:
- Überempfindlichkeit gegen den Wirkstoff oder sonstige Bestandteile des Arzneimittels
- Patienten mit aktiver Lebererkrankung oder ungeklärter persistierender Erhöhung der Serum-Transaminasen (zusammen mit einem Statin)
- Schwangerschaft und Stillzeit (zusammen mit einem Statin)
Schwangerschaft
Ezetimib darf bei schwangeren Frauen nur angewendet werden, wenn es unbedingt erforderlich ist. Es liegen keine klinischen Daten zur Anwendung
von Ezetimib bei Schwangeren vor. Tierstudien zur Monotherapie mit Ezetimib lassen keine direkt oder indirekt schädlichen Wirkungen auf Schwangerschaft, embryonale/fetale Entwicklung, Geburt oder postnatale Entwicklung erkennen.
Stillzeit
Studien an Ratten haben gezeigt, dass Ezetimib in die Muttermilch übergeht. Es ist allerdings nicht bekannt, ob Ezetimib in die menschliche Muttermilch übergeht. Ein Risiko für das gestillte Kind kann nicht ausgeschlossen werden, weshalb Ezetimib während der Stillzeit nicht angewendet werden darf.
Verkehrstüchtigkeit
Es wurden keine Studien zu den Auswirkungen von Ezetimib auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen durchgeführt. Jedoch sollte berücksichtigt werden, dass bestimmte Nebenwirkungen potenziell Einfluss haben können.
Anwendungshinweise
Leberenzyme
- In kontrollierten Studien wurden bei Patienten, die Ezetimib zusammen mit einem Statin erhielten, aufeinanderfolgende Erhöhungen der Transaminasenwerte (auf mindestens das Dreifache des oberen Normwertes [ULN]) beobachtet.
- Wenn Ezetimib zusammen mit einem Statin gegeben wird, sollte die Leberfunktion bei Behandlungsbeginn sowie gemäß den Anweisungen für das betreffende Statin überprüft werden.
Skelettmuskulatur
- Nach Markteinführung von Ezetimib wurden Fälle von Myopathie und Rhabdomyolyse berichtet.
- Die meisten Patienten, die eine Rhabdomyolyse entwickelten, nahmen gleichzeitig mit Ezetimib ein Statin ein (jedoch wurde eine Rhabdomyolyse sehr selten unter Monotherapie mit Ezetimib sowie sehr selten nach Anwendung von Ezetimib als Zusatztherapie zu Arzneimitteln berichtet, die bekanntermaßen mit einem erhöhten Rhabdomyolyserisiko verbunden sind).
- Bei Verdacht auf eine Myopathie aufgrund muskulärer Symptomatik oder bei Diagnose einer Myopathie durch Erhöhungen der Kreatin-Phosphokinase (CPK) auf mehr als das Zehnfache des oberen Normwertes sollten Ezetimib und die Begleittherapie mit einem Statin und/oder anderen Arzneimitteln, die ein Rhabdomyolyserisiko beinhalten, sofort abgesetzt werden.
- Alle Patienten, die auf Ezetimib eingestellt werden, sollten über das Risiko einer Myopathie aufgeklärt und aufgefordert werden, unklare Muskelschmerzen, -empfindlichkeit oder -schwäche umgehend mitzuteilen.
Alternativen
Zur medikamentösen Behandlung von Dyslipidämien (Fettstoffwechselstörungen) bieten sich alternativ diese Wirkstoffe an:
- HMG-CoA-Reduktase-Inhibitoren (Statine) wie Simvastatin und Atorvastatin
- Cholesterinresorptionshemmer (Ezetimib ist bisher einziger Vertreter dieser Wirkstoffgruppe)
- Gallensäurebinder (Ionenaustauscher) wie Colestyramin und Colesevelam
- PCSK9-Hemmer wie Evolocumab und Alirocumab
- Fibrate wie Fenofibrat und Gemfibrozil
- Lomitapid
- Mipomersen
- Omega-3-Fettsäuren
Weitere Informationen sind der jeweiligen Fachinformation zu entnehmen.
Wirkstoff-Informationen
- Ratiopharm: Fachinformation Ezetimib
- Freissmuth et al., Pharmakologie und Toxikologie, 2020, Springer
- Mutschler et al., Mutschler Arzneimittelwirkungen, 2019, Wissenschaftliche Verlagsgesellschaft Stuttgart
- DGK: Pocket-Leitlinie Diagnostik und Therapie der Dyslipidämien (2019)
-
Vytorin 10 mg/40 mg Medicopharm Tabletten
Medicopharm AG
-
Zenon 10 mg/10 mg Abacus Filmtabletten
Abacus Medicine A/S
-
Zenon 10 mg/10 mg BB Farma Filmtabletten
BB Farma S.R.L.
-
Zenon 10 mg/10 mg Eurim Filmtabletten
Eurim-Pharm Arzneimittel GmbH
-
Zenon 10 mg/10 mg European Pharma Filmtabletten
European Pharma B.V.
-
Zenon 10 mg/10 mg Filmtabletten
Sanofi-Aventis Deutschland GmbH
-
Zenon 10 mg/10 mg Orifarm Filmtabletten
Orifarm GmbH
-
Zenon 20 mg/10 mg Abacus Filmtabletten
Abacus Medicine A/S
-
Zenon 20 mg/10 mg BB Farma Filmtabletten
BB Farma S.R.L.
-
Zenon 20 mg/10 mg Emra Filmtabletten
Emra-Med Arzneimittel GmbH
-
Zenon 20 mg/10 mg Eurim Filmtabletten
Eurim-Pharm Arzneimittel GmbH
-
Zenon 20 mg/10 mg European Pharma Filmtabletten
European Pharma B.V.
-
Zenon 20 mg/10 mg Filmtabletten
Sanofi-Aventis Deutschland GmbH
-
Zenon 20 mg/10 mg Orifarm Filmtabletten
Orifarm GmbH
-
Zenon 40 mg/10 mg Abacus Filmtabletten
Abacus Medicine A/S
-
Zenon 40 mg/10 mg BB Farma Filmtabletten
BB Farma S.R.L.
-
Zenon 40 mg/10 mg Emra Filmtabletten
Emra-Med Arzneimittel GmbH
-
Zenon 40 mg/10 mg Eurim Filmtabletten
Eurim-Pharm Arzneimittel GmbH
-
Zenon 40 mg/10 mg European Pharma Filmtabletten
European Pharma B.V.
-
Zenon 40 mg/10 mg Filmtabletten
Sanofi-Aventis Deutschland GmbH
-
Zenon 40 mg/10 mg Orifarm Filmtabletten
Orifarm GmbH













