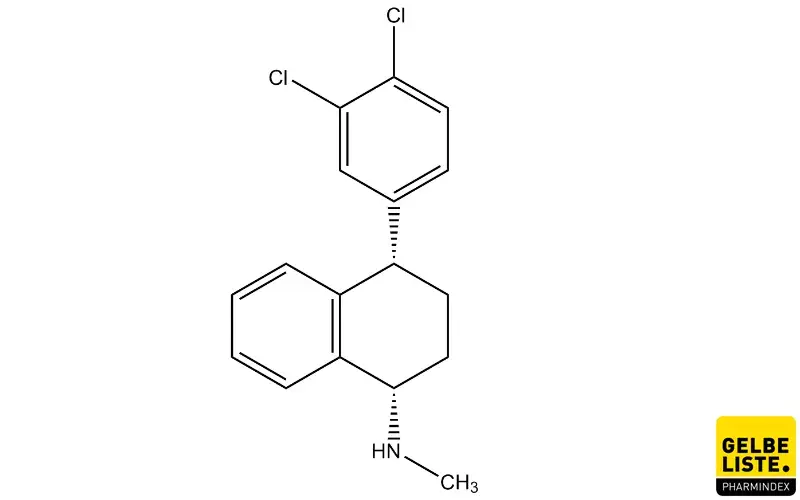
Sertralin
Sertralin ist ein Antidepressivum aus der Wirkstoffgruppe der selektiven Serotonin-Wiederaufnahme-Inhibitoren (SSRI) und wird zur Behandlung und Prophylaxe von Depressionen, Panik- und Angststörungen sowie posttraumatischen Belastungsstörungen angewendet.
Sertralin: Übersicht
Anwendung
Sertralin ist indiziert zur Behandlung von:
- Episoden einer Major-Depression
- Rezidivprophylaxe von Episoden einer Major-Depression
- Panikstörung, mit oder ohne Agoraphobie
- Zwangsstörung bei Erwachsenen und pädiatrischen Patienten im Alter von 6 bis 17 Jahren
- sozialer Angststörung
- posttraumatischer Belastungsstörung (PTBS)
Anwendungsart
Sertralin ist in Form von Filmtabletten in den Stärken 50 und 100 mg sowie als Konzentrat zur Herstellung einer Lösung zum Einnehmen auf dem deutschen Markt zugelassen.
Wirkmechanismus
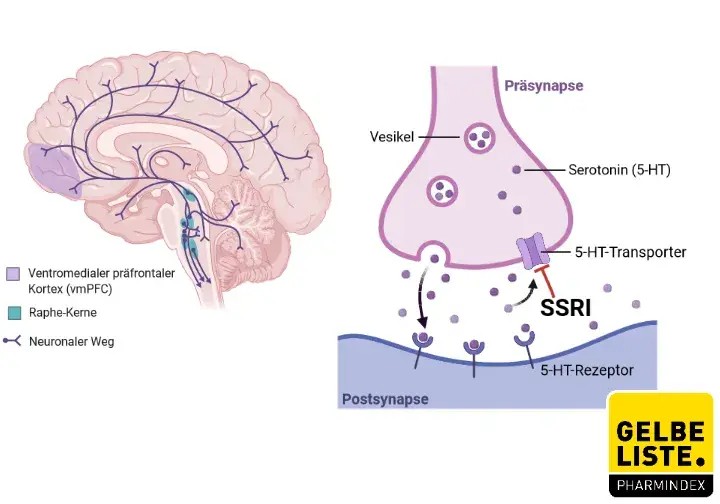
Sertralin ist ein potenter und selektiver Inhibitor der neuronalen Wiederaufnahme von Serotonin (5-HT) im synaptischen Spalt und gehört somit zur Wirkstoffgruppe der selektiven Serotonin-Wiederaufnahmehemmer (SSRI). Sertralin hat keinen Einfluss auf die Katecholaminaktivität und zeigt keine Affinität zu Muskarin- (cholinergen), Serotonin-, Dopamin-, adrenergen, Histamin-, GABA- oder Benzodiazepin-Rezeptoren.
Durch die Wiederaufnahmehemmung von Serotonin durch Sertralin steigt die Serotoninkonzentration zwischen den Neuronen und die serotonerge Signalübertragung im ZNS verbessert sich. Bei affektiven Störungen konnte gezeigt werden, dass die Expression des Serotonintransporters (SERT), der die Wiederaufnahme von Serotonin in die Nervenzellen vermittelt, im Thalamus und Hypothalamus stark reduziert ist1. Ergebnisse aus Metaanalysen konnten außerdem zeigen, dass stark depressive Patienten eine geringere Dichte von SERT im Mittelhirn und in der Amygdala aufweisen.
Pharmakokinetik
Resorption
Nach einmal täglicher Einnahme von 50 bis 200 mg Sertralin über 14 Tage werden maximale Plasmaspiegel 4,5 bis 8,4 Stunden erreicht.
Nahrungszufuhr beeinflusst die Bioverfügbarkeit von Sertralin nicht.
Verteilung
Die Plasmaproteinbindung beträgt ca. 98 Prozent.
Biotransformation
Sertralin unterliegt einem ausgeprägten First-Pass-Metabolismus durch die Leber. Aufgrund der klinischen und der in-vitro-Daten kann man davon ausgehen, dass Sertralin auf mehreren Wegen metabolisiert wird einschließlich durch CYP3A4, CYP2C19 und CYP2B6. In vitro sind Sertralin und sein Hauptmetabolit Desmethyl-Sertralin auch Substrate des P-Glykoproteins.
Elimination
Die mittlere Halbwertszeit von Sertralin beträgt rund 26 Stunden (22 bis 36 Stunden). Entsprechend seiner terminalen Eliminationshalbwertszeit erfolgt eine etwa 2-fache Akkumulation bis zur Steady-State-Konzentration, die bei einmal täglicher Einnahme nach etwa 1 Woche erreicht wird. Die Halbwertszeit von N-Desmethyl-Sertralin beträgt 62 bis 104 Stunden. Sowohl Sertralin als auch N-Desmethyl-Sertralin werden im menschlichen Organismus stark metabolisiert, wobei die entstehenden Metaboliten zu gleichen Teilen in Fäzes und Urin ausgeschieden werden. Im Urin findet sich nur ein kleiner Anteil (unter 0,2 Prozent) unverändertes Sertralin wieder.
Linearität/ Nicht-Linearität
Sertralin zeigt dosisproportionale Pharmakokinetik über einen Bereich von 50 bis 200 mg.
Dosierung
Die Dosierungsempfehlung zur Behandlung einer Depression und Zwangsstörung beträgt initial 50 mg Sertralin pro Tag.
Die Therapie einer Panikstörung, PTBS und sozialen Angststörung sollte mit 25 mg Sertralin pro Tag eingeleitet werden und die Dosis nach einer Woche auf einmal täglich 50 mg erhöht werden.
Aufgrund der 24-stündigen Eliminationshalbwertszeit von Sertralin sollten Dosisänderungen nicht häufiger als einmal pro Woche vorgenommen werden.
Nebenwirkungen
Sehr häufig (>1/10) treten unter der Anwendung von Sertralin folgende Nebenwirkungen auf:
- Schlaflosigkeit
- Schwindelgefühl, Kopfschmerzen, Somnolenz
- Übelkeit, Diarrhoe, Mundtrockenheit
- Ejakulationsversagen
- Müdigkeit
Wechselwirkungen
Für die Anwendung von Sertralin bestehen folgende Wechselwirkungen:
-
Irreversible MAO-Hemmer (z. B. Selegilin) ► Kontraindiziert
Sertralin darf nicht zusammen mit irreversiblen MAO-Hemmern, wie z. B. Selegilin, gegeben werden. Die Behandlung mit Sertralin darf nicht vor Ablauf von mindestens 14 Tagen nach Beendigung der Behandlung mit einem irreversiblen MAO-Hemmer begonnen werden. Sertralin muss mindestens 7 Tage vor Beginn der Behandlung mit einem irreversiblen MAO-Hemmer abgesetzt werden -
Reversible selektive MAO-Hemmer (Moclobemid) ► Kontraindiziert
Wegen der Gefahr eines Serotonin-Syndroms sollte Sertralin nicht mit einem reversiblen und selektiven MAO-Hemmer, wie z. B. Moclobemid, kombiniert werden. Nach der Behandlung mit einem reversiblen MAO-Hemmer kann vor dem Beginn der Sertralin-Therapie eine kürzere Auswaschphase als 14 Tage gewählt werden. Es wird empfohlen, Sertralin mindestens 7 Tage vor Beginn der Behandlung mit einem reversiblen MAO-Hemmer abzusetzen. -
Reversible nichtselektive MAO-Hemmer (Linezolid) ► Kontraindiziert
sollten Patienten, die mit Sertralin behandelt werden, nicht verabreicht werden -
Pimozid ► Kontraindiziert
In einer Studie wurden nach einer niedrigen Einmaldosis Pimozid (2 mg) um etwa 35 % erhöhte Pimozid-Spiegel beobachtet. Diese erhöhten Spiegel waren nicht mit Veränderungen im EKG verbunden. Der Mechanismus der Wechselwirkung ist unbekannt. Aufgrund der geringen therapeutischen Breite von Pimozid ist die gleichzeitige Einnahme von Sertralin und Pimozid kontraindiziert. - ZNS-Depressiva (z. B. Carbamazepin, Haloperidol oder Phenytoin) und Alkohol ► Die gleichzeitige Einnahme wird nicht empfohlen
- Vorsicht ist geboten bei der Anwendung von Fentanyl (während einer Vollnarkose oder zur Behandlung chronischer Schmerzen), bei der Anwendung von anderen serotonergen Arzneimitteln (einschließlich anderer serotonerger Antidepressiva, Amphetaminen, Triptanen) oder bei der Anwendung von anderen Opiaten.
- Substanzen, die das QT-Intervall verlängern ► Risiko einer QTc-Verlängerung und/ oder ventrikulären Arrhythmien (z. B. TdP) kann bei gleichzeitiger Anwendung mit Substanzen, die das QTc-Intervall verlängern (z. B. manche Antipsychotika und Antibiotika), erhöht sein
- Lithium ► Bei gleichzeitiger Einnahme von Lithium und Sertralin zeigte sich in einer placebokontrollierten Studie bei gesunden Probanden keine signifikante Veränderung der Pharmakokinetik von Lithium, jedoch zeigte sich eine höhere Inzidenz von Tremor im Vergleich zu den Personen, die Placebo erhielten, was auf eine mögliche pharmakodynamische Interaktion hinweist. Bei gleichzeitiger Gabe von Sertralin und Lithium sollten die Patienten entsprechend überwacht werden.
- Phenytoin ► Die langfristige Gabe von 200 mg Sertralin pro Tag zeigte in einer placebokontrollierten Studie bei gesunden Probanden keine klinisch signifikante Hemmung des Metabolismus von Phenytoin. Dennoch sollten die Plasmakonzentrationen von Phenytoin nach Beginn einer Sertralin-Therapie kontrolliert werden und gegebenenfalls eine angemessene Anpassung der Phenytoin-Dosis erfolgen, da einige Fälle von hoher Phenytoin-Exposition unter Sertralin berichtet wurden. Die gleichzeitige Gabe von Phenytoin kann zudem die Plasmaspiegel von Sertralin verringern.
- CYP3A4-Induktoren wie z. B. Phenobarbital, Carbamazepin, Johanniskraut oder Rifampicin ► Verringerung der Plasmaspiegel von Sertralin möglich
- Triptane z. B. Sumatriptan ► Nach der Gabe von Sertralin und Sumatriptan wurde in der Anwendung nach Markteinführung in seltenen Fällen über Schwäche, Hyperreflexie, Inkoordination, Verwirrtheit, Angst und Agitiertheit berichtet. Bei gleichzeitiger Gabe sollte der Patient entsprechend überwacht werden.
- Warfarin ► Bei gleichzeitiger Gabe von 200 mg Sertralin pro Tag und Warfarin zeigte sich eine geringfügige, aber statistisch signifikante Erhöhung der Prothrombinzeit, was in einigen seltenen Fällen zu einem Ungleichgewicht des INR-Werts führen kann. Daher sollte die Prothrombinzeit sorgfältig kontrolliert werden, wenn eine Therapie mit Sertralin begonnen bzw. beendet wird.
- Cimetidin ► erhebliche Abnahme der Eliminationsrate von Sertralin
- Arzneimittel, die die Thrombozytenfunktion beeinträchtigen (beispielsweise NSAR, Acetylsalicylsäure und Ticlopidin), oder andere Arzneimittel, die das Blutungsrisiko steigern könnten ► Das Blutungsrisiko kann erhöht sein
- Muskelrelaxantien z. B. Mivacurium ► Aktivität der Cholinesterase im Plasma kann reduziert werden und damit die Wirkung von Muskelrelaxantien verlängern
- CYP2D6-Substrate (z. B. Desipramin, Antiarrhythmika der Klasse 1C wie Propafenon und Flecainid, trizyklische Antidepressiva und typische Psychopharmaka) ► Sertralin kann CYP2D6 leicht bis mäßig hemmen. Erhöhung der Plasmaspiegel von durch Cytochrom P450 metabolisierte Wirkstoffe möglich.
- Grapefruitsaft ► In einer Crossover-Studie an 8 gesunden japanischen Personen erhöhten 3 Gläser Grapefruitsaft täglich die Plasmaspiegel von Sertralin um ca. 100 %. Daher sollte die Aufnahme von Grapefruitsaft während der Behandlung mit Sertralin vermieden werden.
- Basierend auf einer Interaktionsstudie mit Grapefruitsaft kann nicht ausgeschlossen werden, dass die gleichzeitige Einnahme von Sertralin und starken CYP3A4-Hemmern wie z. B. Proteaseinhibitoren, Ketoconazol, Itraconazol, Posaconazol, Voriconazol, Clarithromycin, Telithromycin und Nefazodon einen noch größeren Anstieg der Sertralin-Exposition verursachen kann. Dies gilt auch für moderate CYP3A4-Hemmer wie z. B. Aprepitant, Erythromycin, Fluconazol, Verapamil und Diltiazem.
-
Starke CYP3A4-Hemmer ► Die Einnahme starker CYP3A4-Hemmer
sollte während der Sertralin-Therapie vermieden werden. - Langsame CYP2C19-Metabolisierer ► Im Vergleich zu schnellen Metabolisierern sind bei langsamen CYP2C19-Metabolisierern die Plasmaspiegel von Sertralin um etwa 50 % erhöht. Wechselwirkungen mit starken CYP2C19-Hemmern wie z. B. Omeprazol, Lansoprazol, Pantoprazol, Rabeprazol, Fluoxetin und Fluvoxamin können nicht ausgeschlossen werden.
Kontraindikation
Sertralin darf nicht angewendet werden bei:
- Überempfindlichkeit gegen den Wirkstoff
- gleichzeitiger Anwendung mit irreversiblen Monoaminoxidase-Hemmern (MAO-Hemmern) ► Gefahr eines Serotonin-Syndroms, mit Symptomen wie z. B. Agitiertheit, Tremor und Hyperthermie. Die Behandlung mit Sertralin darf frühestens 14 Tage nach Beendigung der Behandlung mit einem irreversiblen MAO-Hemmer begonnen werden. Sertralin muss mindestens 7 Tage vor Beginn der Behandlung mit einem irreversiblen MAO-Hemmer abgesetzt werden.
- gleichzeitiger Einnahme von Pimozid
Schwangerschaft/Stillzeit
Eine umfangreiche Datenlage liefert keine Hinweise darauf, dass Sertralin zu angeborenen Missbildungen führt. Bei einigen Neugeborenen, deren Mütter während der Schwangerschaft Sertralin eingenommen hatten, wurden ähnliche Symptome wie nach Absetzen von Sertralin beobachtet. Dieses Phänomen wurde auch unter anderen SSRIs beobachtet. Die Einnahme von Sertralin während der Schwangerschaft wird nicht empfohlen, es sei denn, der klinische Zustand der Patientin lässt einen Nutzen der Behandlung erwarten, der das potenzielle Risiko übertrifft. Trotz allem zählt Sertralin unter den SSRI zu den Mitteln der Wahl bei der Behandlung einer Depression während der Schwangerschaft.
Neugeborene, deren Mütter Sertralin bis in spätere Stadien der Schwangerschaft, insbesondere bis ins 3. Trimenon, angewendet haben, sollten beobachtet werden. Folgende Symptome beim Neugeborenen können auftreten, wenn die Mutter Sertralin in späteren Stadien der Schwangerschaft anwendet: Atemnot, Zyanose, Apnoe, Krampfanfälle, Instabilität der Körpertemperatur, Schwierigkeiten beim Füttern, Erbrechen, Hypoglykämie, erhöhter/ erniedrigter Muskeltonus, Hyperreflexie, Tremor, Muskelzittern, Reizbarkeit, Lethargie, anhaltendes Weinen, Somnolenz und Schlafstörungen. Diese Symptome könnten sowohl auf serotonerge Wirkungen als auch auf Entzugssymptome zurückzuführen sein. In den meisten Fällen setzen diese Symptome unmittelbar oder bald (< 24 Stunden) nach der Geburt ein.
Daten aus epidemiologischen Studien deuten darauf hin, dass die Anwendung von SSRI in der Schwangerschaft, insbesondere im späten Stadium einer Schwangerschaft, das Risiko für das Auftreten einer primären pulmonalen Hypertonie bei Neugeborenen erhöhen kann.
Veröffentlichte Daten zu Sertralin-Spiegeln in der Muttermilch zeigen, dass kleine Mengen an Sertralin und dessen Metabolit N-Desmethyl-Sertralin in die Muttermilch übergehen. Generell wurden vernachlässigbare bis nicht messbare Sertralin-Spiegel im kindlichen Serum ermittelt, ausgenommen bei einem Säugling, dessen Serumspiegel etwa 50 Prozent des mütterlichen Spiegels betrug (eine Auswirkung auf die Gesundheit zeigte sich bei diesem Säugling allerdings nicht). Bisher wurden keine gesundheitsschädlichen Nebenwirkungen bei Säuglingen berichtet, deren Mütter Sertralin während der Stillzeit anwenden; ein Risiko kann jedoch nicht ausgeschlossen werden. Die Einnahme von Sertralin in der Stillzeit wird nicht empfohlen, es sei denn, der behandelnde Arzt beurteilt den Nutzen der Behandlung höher als das Risiko.
Verkehrstüchtigkeit
Klinisch-pharmakologische Studien haben gezeigt, dass Sertralin keinen Einfluss auf die psychomotorische Leistungsfähigkeit hat. Da Psychopharmaka jedoch die psychischen oder physischen Fähigkeiten für potenziell gefährliche Aufgaben wie das Führen eines Fahrzeugs oder das Bedienen von Maschinen beeinträchtigen können, sollten die Patienten zu entsprechender Vorsicht angehalten werden.
Weitere Informationen sind der jeweiligen Fachinformation zu entnehmen.
Alternativen
Insgesamt sind sechs SSRI auf dem deutschen Markt zugelassen. Neben Sertralin sind es noch folgende weitere SSRI:
Alle Verbindungen sind zwar strukturchemisch heterogen, unterscheiden sich jedoch kaum in ihren pharmakodynamischen Eigenschaften. Hinsichtlich der Pharmakokinetik unterscheiden sich die SSRI jedoch:
Die SSRI Paroxetin, Citalopram, Fluvoxamin und Sertralin werden langsam, aber vollständig resorbiert und besitzen eine lange terminale Halbwertszeit von ca. 20 Stunden. Durch die lange Halbwertszeit müssen die Wirkstoffe zwar nur einmal täglich eingenommen werden, allerdings steigt hierdurch auch das potenzielle Risiko einer Kumulation. Fluoxetin sowie sein Metabolit Norfluoxetin zeichnen sich durch besonders lange Plasmahalbwertszeiten von 2 bis 4 Tagen bzw. bis zu 7 Tagen aus.
Paroxetin und Fluoxetin inhibieren CYP2D6, Fluvoxamin CYP1A2 sowie CYP2C19, wodurch bei diesen Verbindungen auf Wechselwirkungen geachtet werden muss. Citalopram und Sertralin weisen nur ein geringes Interaktionspotenzial auf.
Studien haben gezeigt, dass Citalopram, Fluoxetin und Sertralin (nicht aber Paroxetin) bei Patienten über 50 Jahren langfristig die Knochendichte verringern und dadurch das Risiko für Frakturen erhöhen können, da die physiologische Aktivität des Serotonins in den Osteozyten gehemmt wird.
Citalopram und Escitalopram haben einen Einfluss auf die QT-Zeit und scheinen diese zu verlängern. Sie dürfen deshalb wegen des Risikos von Torsade-de-pointes-Arrhythmien nur noch bis zu einer Höchstdosis von 40 mg/d bzw. 20 mg/d verordnet werden. Bei der Therapie einer Depression in der Schwangerschaft gilt für SSRI als Substanzgruppe ein erhöhtes Risiko für Frühgeburten, aber kein eindeutig erhöhtes Risiko für allgemeine Fehlbildungen. Paroxetin und Fluoxetin scheinen mit dem Auftreten spe¬zifischer Missbildungen assoziiert zu sein. In der Schwangerschaft ist deshalb eher Sertralin, Citalopram oder Escitalopram zu verordnen.
Wirkstoff-Informationen
-
Willeit M, et al. [123I]-beta-CIT SPECT imaging shows reduced brain serotonin transporter availability in drug-free depressed patients with seasonal affective disorder. Biol Psychiatry 2000;47:482-489
-
Reefhuis J, et al. Specific SSRIs and birth defects: bayesian analysis to interpret new data in the context of previous reports. BMJ 2015;351:h3190
- Yoon PW, et al. The National Birth Defects Prevention Study. Public Health Rep 2001;116(Suppl 1):32-40
Abbildung
Adapted from „Serotonin Pathways and SSRIs”, by BioRender.com
-
Sertralin Winthrop 50 mg Filmtabletten
Zentiva Pharma GmbH
-
Sertralin Winthrop 100 mg Filmtabletten
Zentiva Pharma GmbH
-
Sertralin Zentiva 50 mg Filmtabletten
Zentiva Pharma GmbH
-
Sertralin Zentiva 100 mg Filmtabletten
Zentiva Pharma GmbH
-
Sertralon® 50 mg Filmtabletten
Holsten Pharma GmbH
-
Sertralon® 100 mg Filmtabletten
Holsten Pharma GmbH
-
Zoloft 20 mg/ml Emra Konzentrat zur Herstellung einer Lösung zum Einnehmen
Emra-Med Arzneimittel GmbH
-
Zoloft 20 mg/ml Eurim Konzentrat zur Herstellung einer Lösung zum Einnehmen
Eurim-Pharm Arzneimittel GmbH
-
Zoloft 20 mg/ml kohlpharma Konzentrat zur Herstellung einer Lösung zum Einnehmen
kohlpharma GmbH
-
Zoloft® 20 mg/ml Konzentrat zur Herstellung einer Lösung zum Einnehmen
Viatris Healthcare GmbH
-
Zoloft 50 mg Emra Filmtabletten
Emra-Med Arzneimittel GmbH
-
Zoloft 50 mg kohlpharma Filmtabletten
kohlpharma GmbH
-
Zoloft 50 mg Orifarm Filmtabletten
Orifarm GmbH
-
Zoloft® 50 mg, Filmtabletten
Viatris Healthcare GmbH
-
Zoloft 100 mg Emra Filmtabletten
Emra-Med Arzneimittel GmbH
-
Zoloft 100 mg kohlpharma Filmtabletten
kohlpharma GmbH
-
Zoloft® 100 mg, Filmtabletten
Viatris Healthcare GmbH














