-
Home
-
Krankheiten
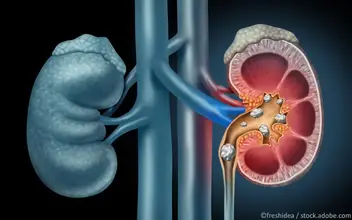
In Deutschland sind etwa 5% der Bevölkerung von Nierensteinen (Nephrolithen) betroffen. Es sind kristalline Ablagerungen. Man unterscheidet Nieren- und Harnleitersteine. Stechende, wellenförmige Schmerzen sind symptomatisch und strahlen oft in Rücken und Unterbauch aus.

Definition
Nierensteine sind kristalline Ablagerungen oder Konkremente im Urin. Unterschieden wird anhand ihrer Lokalisation zwischen Nieren- und Harnleitersteinen. Liegen sie im Nierenbeckenkelchsystem, werden sie Nierensteine genannt. Treten sie von dort in den Harnleiter über, spricht man von Harnleitersteinen. Auch Nierengrieß kann auftreten. Dabei handelt es sich um eine Ansammlung vieler kleiner Nierensteine, die in der Bildgebung ein charakteristisches Bild erzeugt. Kann der Nierengrieß nicht ausgespült werden, verklumpt er und entwickelt sich zu Nierensteinen weiter.
Man unterscheidet verschiedene Arten von Steinen. Einige Beispiele sind: (Calcium-) Oxalatsteine, Struvitsteine, Harnsäure- und Uratsteine, (Calcium-) Phosphatsteine, Zystinsteine, Xanthinsteine, genetisch determinierte Steine und iatrogene Steine. Sie unterscheiden sich in ihrer Zusammensetzung und ihren Eigenschaften. Calciumhaltige Steine sind beispielsweise gut auf Röntgenbildern sichtbar, während Harnsäuresteine im Röntgenbild selber nicht zu sehen sind. Nierensteine bestehen selten nur aus einer Substanz. Meist sind sie Mischungen aus verschiedenen Materialien.
Im medizinischen Fachjargon heißt die mit Nierensteinen einhergehende Erkrankung Nephrolithiasis. Liegen die Steine im Harnleitersystem, spricht man von einer Urolithiasis. Häufig werden diese Begriffe fälschlicherweise synonym benutzt.
Epidemiologie
In Deutschland leiden schätzungsweise 3-5% der Bevölkerung an Nierensteinen. Im Jahr 2017 wurden laut Gesundheitsberichterstattung des Bundes 132.213 Patienten in Deutschland wegen einer Urolithiasis im Krankenhaus stationär behandelt, davon 90.885 Männer und 41.328 Frauen. Genaue Zahlen zur Prävalenz und Inzidenz sind jedoch nicht bekannt, da nur Diagnosedaten im stationären Bereich erfasst werden und diese sowohl Wiederaufnahmen für elektive Eingriffe als auch Rezidive beinhalten. Ebenso wenig sind spezifische Zahlen zu Nierensteinen bekannt, da alle Daten unter dem Begriff Urolithiasis zusammengefasst werden. Im Vergleich zu den Vorjahren wird jedoch in Deutschland und auch international beobachtet, dass Prävalenz und Inzidenz stetig weiter ansteigen. Besonders betroffen von diesem Anstieg ist die Gruppe der 15- bis 59-Jährigen.
Nierensteine treten vorrangig zwischen dem 30. und 60. Lebensjahr auf. Männer sind deutlich häufiger betroffen als Frauen. Etwa die Hälfte der Betroffenen entwickelt mindestens ein Rezidiv. Bei Kindern sind Nierensteine selten: Nur etwa 1% aller Steinereignisse betreffen Kinder vor dem 18. Lebensjahr. Im ersten Lebensjahrzehnt sind Jungen häufiger betroffen. Im zweiten ist es genau andersherum und Mädchen leiden häufiger an Steinbildungen.
Ursachen
Die Ursache von Nierensteinen liegt häufig in chemischen Stoffwechselprozessen in der Niere. Entsteht eine Dysbalance zwischen steinbildenden und steinlösenden Substanzen, so können Substanzen miteinander kristallisieren und aus dem Urin ausfallen. Einige Erkrankungen fördern die Steinbildung. Dazu zählen beispielsweise der primäre Hyperparathyreoidismus, die Oxalose, Markschwammnieren, Hyperurikämie und Hyperurikosurie, renal-tubuläre Azidosen, aber auch Infekte und seltene autosomal-dominant vererbte Stoffwechselstörungen.
Eine einseitige Ernährung mit viel Milchprodukten, zu viel Vitamin D, Vitamin-A-Mangel oder Vitamin-B6-Mangel kann ebenfalls dazu führen, dass sich Nierensteine bilden. Ebenso ist Flüssigkeitsmangel ein begünstigender Faktor. Deshalb sind Menschen, die wenig trinken, in heißen Regionen leben, ein Ileostoma haben oder an Darmerkrankungen wie Kolitiden leiden, häufiger betroffen. Eine längere Immobilisation beispielsweise im Krankenhaus und Harnstauung durch zum Beispiel Hydronephrosen oder einzelne Medikamente können Nierensteine ebenfalls begünstigen. Auch die Genetik spielt eine wichtige Rolle und kann Nierensteine gehäuft in Familien auftreten lassen.
Pathogenese
Sind im Urin zu viele steinbildende Substanzen, entstehen Nierensteine. Die steinbildenden Substanzen aggregieren zu kleinen Kristallen. Auf diese Aggregate können sich weitere Kristalle auflagern und in einer für Nierensteine üblichen Schichtung zu größeren Klumpen zusammenwachsen. Ab einer bestimmten Größe fallen die Aggregate und Kristalle aus dem Urin aus und lagern sich als Nierensteine in den Hohlräumen der Nieren an. Zu den steinbildenden Substanzen zählen Ionen wie Ca2+, NH4+, PO43-, Oxalat und Urat.
Ein Anstieg der steinbildenden Substanzen im Urin kann verschiedene Ursachen haben. Wird nicht genug Flüssigkeit durch beispielsweise ausreichende Trinkmengen zugeführt, konzentriert sich der Urin stark und es sind verhältnismäßig zu viele steinbildende Substanzen im Urin. Substanzen wie Zitrat, Pyrophosphat und saure Mucopolysaccharide können die Steinbildung zwar hemmen, müssen dafür aber in ausreichenden Mengen im Urin vorhanden sein. Ein Abfall dieser Substanzen kann hingegen ebenfalls dafür verantwortlich sein, dass sich Nierensteine bilden. Ebenso können Komplexbildner verhindern, dass steinbildende Substanzen in der Niere aggregieren.
Symptome
Nierensteine können sogenannte Nierenkoliken verursachen. Dabei treten plötzlich starke Schmerzen auf, die anfalls- und kolikartig an- und abschwellen und wehenartigen Charakter haben können. Auch kurze, wiederholt auftretende komplett schmerzfreie Intervalle kommen vor. Liegt der Stein in der Niere, tritt meist ein Flankenschmerz auf. Wandert er aus den Nieren in den Harnleiter und weiter in die Blase, können die Schmerzen auch im Bauchraum oder Unterbauch, der Leistengegend oder im Genitalbereich auftreten. Der Ort des Schmerzes kann helfen, Steine zu lokalisieren. Der verursachte Schmerzcharakter kann vernichtungsschmerzartige Formen annehmen.
Begleitet werden die Schmerzen häufig von Übelkeit, Erbrechen, Darmparese mit Meteorismus (Darmlähmung mit Blähbauch), Fieber, Schüttelfrost, Dysurie (Brennen oder Schwierigkeiten beim Wasserlassen) und Mikro- oder Makrohämaturie (Blut im Urin). Auch Kreislaufprobleme können aufgrund der starken Schmerzen auftreten. Besonders Fieber, Schüttelfrost und Dysurie können Anzeichen dafür sein, dass der Nierenstein mit einem akuten, behandlungsbedürftigen Infekt einhergeht oder sich bereits eine Urosepsis entwickelt hat.
Bei Kindern sind die Symptome häufig unklarer, da sie Schmerzen meist noch nicht genau lokalisieren können. Kleine Kinder geben diffuse Bauchschmerzen in der Nabelregion an, sind gereizt und erbrechen. Auch eine Mikrohämaturie und Harnwegsinfekte können Anzeichen für Nieren- oder Harnleitersteine sein.
Diagnostik
Zu Beginn der Diagnostik stehen die Anamnese und die körperliche Untersuchung, sofern möglich. In einzelnen Fällen können die Symptome so massiv sein, dass die Bildgebung vorgezogen werden sollte und zunächst Schmerzmittel angeboten werden müssen. Besonders eine umfangreiche Schmerzanamnese und die Klopfempfindlichkeit der betroffenen Nierenlager können bereits Anhalt geben, dass der Patient an Nierensteinen leidet. Sind ebenfalls Infektzeichen erkennbar wie Fieber oder Schüttelfrost, muss auch an eine beginnende Urosepsis gedacht werden. Deshalb und zum Ausschluss anderer Differentialdiagnosen beispielsweise Gallensteinkoliken, Cholezystitis, Appendizitis, Adnexitis, Sigmadivertikulitis, Hodentorsion oder Aortenaneurysmen sollte zusätzlich eine Labordiagnostik angeordnet werden.
Die Klassifikation der Nierensteine erfolgt anhand ihrer Zusammensetzung und ihrer Form. Man spricht von Ventilsteinen, Hirschgeweihsteinen, Korallensteinen und Ausgusssteinen.
Bildgebende Verfahren
Der Ultraschall gilt als Goldstandard der bildgebenden Verfahren bei Nierensteinen, da er kostengünstig, leicht verfügbar, sicher und schnell ist. Im Ultraschall lässt sich beurteilen, wo der Stein lokalisiert ist, ob bereits Bereiche des Hohlraumsystems der Niere gestaut sind oder deutlich sichtbare Schäden entstanden sind und ob nur ein einzelner Stein vorhanden ist.
Abdomenaufnahmen im Röntgengerät zählen ebenfalls zur häufig genutzten Standarddiagnostik, da sie ca. 80% der Nierensteine als röntgendichte Schatten zuverlässig diagnostizieren lassen. Anhand eines Urogramms können zusätzlich röntgendurchlässige Steine entdeckt werden. Zunehmend wird das Urogramm jedoch durch die Computertomographie mit oder ohne Kontrastmittel abgelöst. Diese weiterführende Diagnostik erlaubt gleichzeitig, weitere Eigenschaften der Steine sowie die Anatomie und Funktion des Harntraktes zu ermitteln und ist unter Umständen für die Therapieplanung notwendig. Sie wird vor allem bei Steinen im Harntrakt eingesetzt.
Die endoskopische Untersuchung kann ebenfalls aufschlussreich für die Diagnose sein, wird jedoch vorrangig in der Therapie eingesetzt.
Therapie
Schmerztherapie
Vordergründig soll die Therapie zunächst Symptome lindern. Eine Analgesie, eventuell in Kombination mit einem Spasmolytikum, können auch bereits verabreicht werden, bevor die endgültige Diagnose gestellt werden kann. Geeignet dafür sind nicht-steroidale Antiphlogistika, Paracetamol und Metamizol, während der Schwangerschaft Paracetamol und Opioide. Meist erfolgt die Gabe intravenös.
Medikamentöse Therapie
Liegen weder eine obstruktive Pyelonephritis noch eine Urosepsis, besonders obstruktive Nierensteine oder Begleiterkrankungen vor, kann ein konservativer Therapieversuch unternommen werden. Kleine Steine gehen in der Großzahl der Fälle spontan ab. Dafür sollte der Stein nicht größer als 7 mm und Nierensteine zum ersten Mal aufgetreten sein.
Um Koliken zu vermeiden, werden nicht-steroidale Antiphlogistika gegeben. Auch Alpha-Blocker (z.B. Tamsulosin) können Koliken reduzieren, können jedoch nur Off-label eingesetzt werden. Deshalb muss in dem Fall gesondert aufgeklärt werden. Jegliche medikamentöse Therapie sollte aktiv überwacht werden.
Interventionelle Therapie
Können die Koliken nicht medikamentös kontrolliert werden, ist die Niere gestaut bzw. es besteht ein Risiko für Nierenversagen oder ist die Wahrscheinlichkeit für einen spontanen Abgang gering, sollte interventionell therapiert werden. Dafür müssen zunächst Harnwegsinfektionen ausgeschlossen werden bzw. leitliniengerecht mit Antibiotika behandelt werden.
Die klassischen Therapien umfassen die Extrakorporale Stoßwellenlithotripsie (ESWL) und die Ureterorenoskopie. Bei der ESWL wird der Stein mittels Stoßwellen zertrümmert. Bei der Ureterorenoskopie wird zunächst eine Uretherozystoskopie durchgeführt, bei der, ähnlich der Blasenspiegelung, die Harnwege diagnostisch untersucht werden können. Anschließend können die Steine entweder per semi-rigider oder per flexibler Ureterorenoskopie ohne Hautschnitt entfernt werden. Gelingt dies nicht, kann noch eine perkutane Nephrolithotomie unternommen werden, bei der der Stein operativ entfernt wird. Im Anschluss an jede Therapie ist eine Nachsorge wichtig.
Prognose
Fast die Hälfte der Patienten erleidet innerhalb der ersten zehn Jahre einen Rückfall. Unbehandelt liegt das Rezidivrisiko bei 50 bis 100%. Um das Risiko zu verringern, ist es wichtig, die Therapie vollständig abzuschließen, den Stein zu entfernen und gegebenenfalls die Ursache zu beheben.
Der Erfolg der Therapie hängt von vielen Faktoren ab. Dazu zählen die Lebensgewohnheiten der Patienten, das familiäre Risiko und die Behandlungsart. Ist der Stein Folge einer anderen Erkrankung, so muss diese zunächst ausreichend therapiert werden. Sonst sind Rückfälle wahrscheinlich. Kann die Ursache der Steinbildung nicht ermittelt werden, sollte mit dem Patienten besprochen werden, wie er gegebenenfalls seine Ernährung anpassen kann, um das Risiko für erneute Nierensteine zu verringern.
Können Steine vollständig entfernt werden, sinkt das Risiko für einen Rückfall. Entstehen wie bei der ESWL jedoch viele kleine Steinfragmente, können einzelne Fragmente in der Niere zurückbleiben und sich erneut große Konkremente ausbilden. Dadurch steigt die Rückfallwahrscheinlichkeit.
Prophylaxe
Nieren- und Harnleitersteine zählen zu den häufigen Krankheiten in Deutschland. Sie können gehäuft in der Familie auftreten oder beispielsweise Folge einer Fehlernährung oder Trinkmangels sein sowie medikamenteninduziert. Um die häufigen Rezidive zu vermeiden oder bei vorhandenem familiärem Risiko Steine weniger wahrscheinlich zu machen, sollten die Patienten geschult werden und die Metaprophylaxe mit ihnen auf die jeweilige Steinart abgestimmt besprochen werden: Betroffene sollten so viel trinken, dass sie mindestens 1,5 l Urin pro Tag produzieren. Als Faustregel gilt, dass der Urin hell oder „wasserklar“ sein sollte. Sie sollten sich zusätzlich möglichst ausgewogen ernähren, ausreichend Ballaststoffe zu sich nehmen, salzarm und möglichst „mediterran“ kochen mit viel Gemüse, wenig Fleisch und tierischen Fetten. Auch eine Gewichtsreduktion und ausreichend Bewegung können sich vorteilhaft auf Nierensteine auswirken. In Einzelfällen können Medikamente unterstützend eingesetzt werden, die beispielsweise bei Harnsäuresteinen den pH-Wert des Urins auf 6,4-6,7 einpendeln lassen.
Hinweise
- Bei Infektzeichen wie Fieber und Schüttelfrost muss immer auch an eine beginnende oder bereits ausgeprägte Urosepsis gedacht werden.