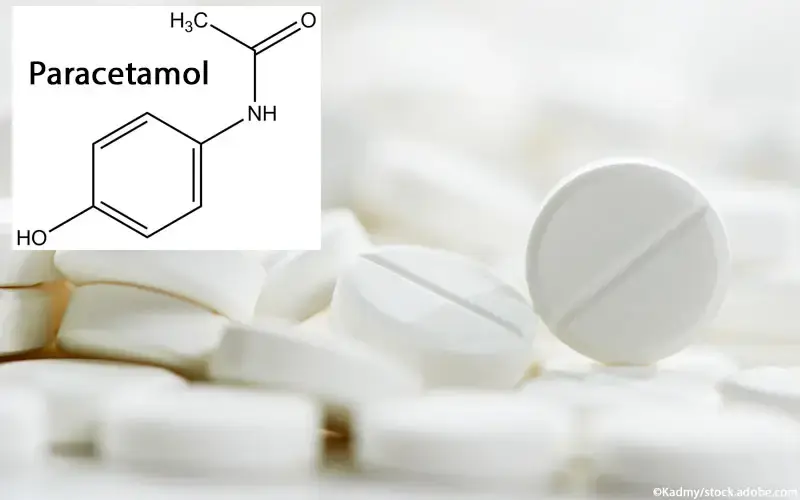
Paracetamol (z. B. Paracetamol-ratiopharm 500 mg Tabletten, Paracetamol Dexcel 500 mg Tabletten, Paracetamol dura 500 mg Tabletten) zeichnet sich durch gute antipyretische und etwas schwächere analgetische Wirkungen aus. Anders als bei den NSARs sind die antiphlogistischen Eigenschaften schwach ausgeprägt. Das liegt vermutlich daran, dass Paracetamol die Cyclooxygenasen am Entzündungsort nicht ausreichend hemmt. Die analgetische Wirkung soll in erster Linie auf eine zentrale Wirkung zurückgehen. Der genaue Mechanismus ist aber noch nicht aufgeklärt [7].
Was ist zu beachten?
OTC-Präparate mit Paracetamol sind zur Behandlung von leichten bis moderaten Schmerzen und/oder Fieber zugelassen. Zu beachten sind die geringe therapeutische Breite und die Hepatotoxizität. Erwachsene können als Einzeldosis 500 mg bis 1000 mg Paracetamol einnehmen, die Tageshöchstdosis von 4000 mg darf allerdings nicht überschritten werden [7].
Kinder
Laut der S1-Leitlinie „Therapie der Migräneattacke und Prophylaxe der Migräne“ von 2018 ist Paracetamol 15 mg/kg KG das Mittel zweiter Wahl zur Behandlung von Migräneattacken bei Kindern. Die kritische kumulative Dosierung ist zu beachten. So darf pro Tag nicht mehr als 50mg/kg/KG verabreicht werden [1,7].
Schwangerschaft und Stillzeit
Paracetamol ist Mittel der zweiten Wahl zwischen dem ersten und zweiten Trimenon und sollte nur dann gegeben werden, wenn es Kontraindikationen für Acetylsalicylsäure (ASS) gibt [1]. In der Stillzeit gilt Paracetamol allgemein zur Schmerzbehandlung als Mittel der Wahl neben Ibuprofen [9]. Zu beachten ist allerdings, dass laut Studienlage Ibuprofen die überlegenere Wirkung bei Migräne hat.
Wichtige Nebenwirkungen und Kontraindikationen
Paracetamol ist in der Regel gut verträglich. Zu beachten ist aber, dass der Arzneistoff hepatotoxisch ist. Patienten mit einer schweren Lebeinsuffizienz dürfen Paracetamol nicht anwenden [7].
Studienlage
Die deutsche S1-Leitlinie „Therapie der Migräneattacke und Prophylaxe der Migräne“ von 2018 weist daraufhin, dass die Wirkung von Paracetamol bei Migräneattacken nicht ausreichend belegt ist, das Analgetikum aber dennoch seinen Stellenwert habe. Nach Haag et al. zählt Paracetamol als Monotherapie zu den wissenschaftlich erprobten Arzneistoffen für die Behandlung von Migräne und wird als Erstlinientherapie empfohlen [6].
2015 verglichen Moore et al. in einer Übersichtsarbeit zu systematischen Übersichtsarbeiten und Metaanalysen die beiden Analgetika Ibuprofen und Paracetamol in Standarddosen direkt oder indirekt, d.h. im Vergleich mit Placebo, bei bestimmten Schmerzzuständen, wozu auch Migräne zählte. Sie schlossen sechzehn systematische Übersichtsarbeiten und vier individuelle Patientendaten-Metaanalysen ein. Ibuprofen war Paracetamol in konventionellen Dosierungen bei einer Reihe von Schmerzzuständen durchweg überlegen. Zwei direkte Vergleiche favorisierten Ibuprofen (akute Schmerzen, Arthrose), ebenso drei von vier indirekten Vergleichen (akute Schmerzen, Migräne, Arthrose). Die Autoren schlussfolgerten, dass in Standarddosen bei verschiedenen Schmerzzuständen Ibuprofen in der Regel überlegen sei. Sie wiesen aber auch daraufhin, dass keines der Medikamente für alle wirksam sein könne und beide werden benötigt würden [15].
Derry und Moore untersuchten 2013 in einem aktualisierten Cochrane Review die Wirksamkeit von Paracetamol alleine oder in Kombination mit einem Antiemetikum in der Akuttherapie der Migräne. Insgesamt elf randomisierte, doppelblinde Studien (2942 Teilnehmer, 5109 Attacken), die Paracetamol 1000 mg allein oder in Kombination mit einem Antiemetikum mit Placebo oder aktiven Vergleichspräparaten, hauptsächlich Sumatriptan 100 mg, verglichen, werteten die Autoren aus. Es zeigte sich, dass bei allen Wirksamkeitsergebnissen Paracetamol Placebo überlegen war. Die Autoren schlussfolgerten, dass Paracetamol 1000 mg allein Placebo bei der Behandlung akuter Migräne statistisch überlegen sei, die Schmerzfreiheit mit anderen häufig verwendeten Analgetika aber schneller erreicht werden könne. Angesichts der niedrigen Kosten und der breiten Verfügbarkeit sei Paracetamol dennoch ein nützliches Medikament der ersten Wahl für akute Migräne bei Patienten mit Kontraindikationen für nicht-steroidale Antirheumatika (NSARs) sein oder wenn ASS nicht vertragen werde. Die Zugabe von 10 mg Metoclopramid entspreche der Wirkung von oralem Sumatriptan 100 mg [20].
2000 erhoben Lipton et al. systematische Daten zur Sicherheit und Wirksamkeit von Paracetamol. Dazu führten sie eine randomisierte, doppelblinde, placebo-kontrollierte Studie durch, in der orales Paracetamol in der Dosierung von 1000 mg (zwei 500 mg Tabletten) mit Placebo zur Behandlung eines einzelnen akuten Migräneanfalls verglichen wurde. Die Ansprechrate der Kopfschmerzen zwei Stunden nach der Einnahme betrug 57,8% in der Paracetamol-Gruppe und 38,7% in der Placebo-Gruppe. Es waren nach zwei Stunden mehr Patienten in der Paracetamol-Gruppe (22,4%) schmerzfrei als in der Placebo-Gruppe (11,3%) und auch bezogen auf die Besserung von Funktionsstörungen, Photophobie und Phonophobie war Paracetamol überlegen. Die Autoren hoben zudem das ausgezeichnete Sicherheitsprofil des Wirkstoffs hervor [21].











