-
Home
-
Krankheiten
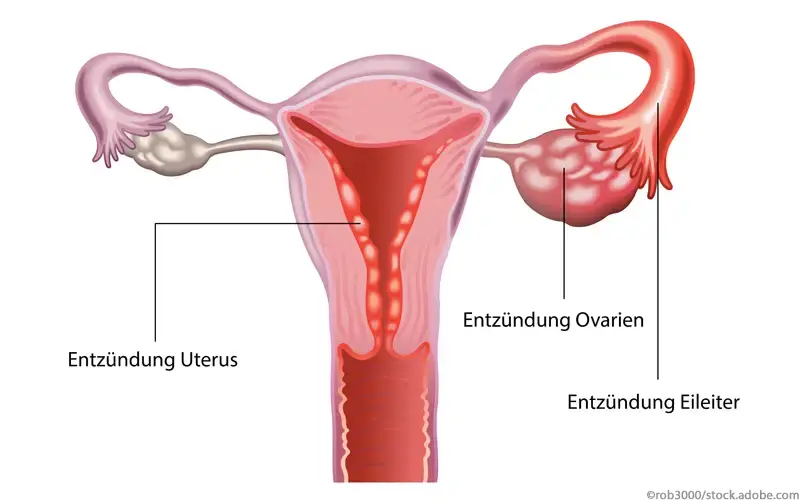
Als Adnexitis wird die – meist bakterielle - Infektion der weiblichen Adnexen bezeichnet. Primär sind junge, sexuell aktive Frauen betroffen. Trotz eines meist günstigen Verlaufs können Langzeitschäden, wie Infertilität, bleiben, weshalb eine rasche Diagnosestellung wichtig ist.
Definition
Bei der im anglo-amerikanischen Raum als „Pelvic inflammatory disease“ bezeichneten Adnexitis oder Salpingo-Oophoritis handelt es sich um eine Entzündung der weiblichen Adnexen, zu denen die Eileiter und die Eierstöcke gezählt werden. Die Infektion kann sowohl beidseitig als auch einseitig ausgeprägt sein, wobei ein seitendifferenter Schweregrad möglich ist. Weiterhin ist meist das umliegende Gewebe betroffen. Eine Adnexitis kann sich entwickeln, wenn Bakterien aus dem äußeren Genitaltrakt in Uterus und Adnexen aszendieren und die inneren weiblichen Geschlechtsorgane infizieren. Klinisch wird zwischen einer akuten und einer chronischen Form unterschieden [1].
Epidemiologie
Schätzungsweise ist etwa eine von hundert Frauen pro Jahr von einer Adnexitis betroffen, wobei nur wenige Angaben zu Inzidenz und Prävalenz existieren. In den USA berichten 4% der 18 bis 44-jährigen Frauen, in der Vergangenheit an einer Salpingo-Oophoritis [4] erkrankt zu sein, während in Entwicklungsländern eine höhere Zahl von Betroffenen angenommen wird.
Am häufigsten wird die Adnexitis bei prämenopausalen Frauen nachgewiesen [3]. Der Altersgipfel liegt bei 15 bis 25 Jahren, wobei Nullipara etwa doppelt so häufig an einer Adnexitis erkranken wie diejenigen, die mindestens eine Schwangerschaft hinter sich haben [1].
Ursachen
Die Adnexitis wird in über 85% Prozent der Fälle polymikrobiell hervorgerufen [3], wobei die sexuell übertragbaren Erreger dominieren. Die häufigsten Erreger sind Chlamydia trachomatis und Neisseria gonorrhoeae (Gonokokken) [1]. Mikroorganismen der Vaginalflora spielen eine wichtige Rolle in der Entstehung der Adnexitis, insbesondere, wenn die Konzentration der Anaerobier im Rahmen einer bakteriellen Vaginose zunimmt. Spezies wie Gardnerella vaginalis und Mycoplasma genitalium verdrängen die normalerweise schützenden Laktobazillen und können über den Endozervikalkanal zu den inneren Geschlechtsorganen hochwandern. [2,4].
Weniger als 15% der Fälle entstehen deszendierend, z.B. im Rahmen einer Appendizitis oder (chronisch) entzündlichen Darmerkrankung, durch Keime aus dem Gastrointestinaltrakt (z.B. E. coli) [5].
Deutlich seltener sind Infektionen nach gynäkologischen oder chirurgischen Eingriffen. In etwa 1% der Fälle entsteht die Entzündung durch lymphogene oder hämatogene Streuung, beispielsweise im Rahmen einer Tuberkulose oder respiratorischen Infektionen durch Erreger wie Haemophilus influenzae und Streptococcus pneumoniae [5].
Begünstigende Faktoren
Zu den Risikofaktoren für die Entwicklung einer Adnexitis zählen unter anderem [2,6]:
- Jüngeres Alter
- Sexuell übertragbare Krankheiten oder Adnexitiden in der Anamnese
- Häufiger Geschlechtspartnerwechsel
- Mechanische Eingriffe, beispielsweise Schwangerschaftsabbrüche, In-vitro-Fertilisation oder das Einsetzen einer Spirale innerhalb der letzten sechs Wochen
Pathogenese
Meist handelt es sich bei der Adnexitis um eine aszendierende Infektion, bei der die Keime über die Zervix in die Gebärmutter gelangen und sich auf die Tuben und Ovarien ausbreiten. Einige Pathogene, darunter Neisseria gonorrhoeae und Chlamydia trachomatis, sind in der Lage, sich an Schleimhautepithelien zu heften, wodurch das Eindringen in die Schleimhaut erleichtert wird. Außerdem stellt die Schädigung des Endozervikalkanals, beispielsweise im Rahmen einer zervikalen Infektion, einen begünstigenden Faktor dar [1].
Beim Vordringen der Keime zu den inneren Geschlechtsorganen kommt es zu Entzündungsreaktionen mit fibrinösen und eitrigen Schäden des Tubenepithels und der peritonealen Bedeckung der Adnexen. Dadurch entstehen Narben und es kommt unter Umständen zur Verlegung des intrauterinen Tubenostiums. Diese Funktionsstörungen und strukturellen Schäden können zu Eiteransammlungen im kleinen Becken führen, Schmerzen verursachen und die Chancen auf eine erfolgreiche Befruchtung der Eizelle mindern [5].
Symptome
Die Adnexitis kann sowohl symptomatisch als auch asymptomatisch verlaufen. Plötzlich auftretende Schmerzen im Unterbauch während oder kurze Zeit nach der Menstruationsblutung können hinweisend für eine akute Adnexitis sein, wobei die Beschwerdelast individuell sehr variabel ist [5]. Schmerzhafte Adnexschwellungen und uterine Spannungen sind häufige Befunde. Bei etwa der Hälfte der Patientinnen kommt es zu einem eitrigen Ausfluss [3]. Weitere mögliche, aber ebenfalls nicht zwingend vorhandene Symptome sind vaginale Blutungen, Dyspareunie, Dysurie sowie Fieber und Übelkeit.
Bei der chronischen Adnexitis persistieren die Symptome länger als 30 Tage. Hierbei stehen häufige dumpfe Unterbauchschmerzen im Vordergrund; Fieber tritt in der Regel nicht auf [5,6]. Abwehrspannungen, Dysurie, Dyspareunie sowie gastrointestinale Beschwerden werden auch bei chronischer Erkrankung beobachtet.
Diagnostik
Aufgrund der eher unspezifischen Symptomatik stellt die Diagnosestellung der Adnexitis eine große Herausforderung dar. Fehldiagnosen sind mit 40-50% häufig [1].
Nicht-invasive Diagnostik
Neben Anamnese und Laborbefunden (erhöhte Entzündungsmarker) kann eine Tastuntersuchung Hinweise auf eine Adnexitis liefern. Neben einer ausgeprägten Druckdolenz sind Abwehrspannung im ganzen Unterbauch und Portioschiebeschmerz mögliche Befunde.
Die Ultraschalluntersuchung zeigt verdickte Tuben und vergrößerte oder unscharfe Ovarien sowie evtl. freie Flüssigkeit im Douglasraum. Seltener als der Ultraschall wird eine Magnet-Resonanz-Tomographie (MRT) durchgeführt, die bei der Suche nach einem Abszess oder alternativen Beschwerdeursachen hilft [1,3].
Zusätzlich erfolgt stets ein Zervixabstrich mit anschließender Phasenkontrastmikroskopie. Die Abwesenheit von Leukozyten im Nativpräparat hat einen hohen negativen prädiktiven Wert. Zu beachten ist jedoch, dass das Vorhandensein von Leukozyten andere Ursachen nicht ausschließt und damit einen niedrigen positiven prädiktiven Wert hat.
Weiterhin wird der Zervixabstrich mikrobiologisch untersucht und es findet bei nahezu jedem Verdacht auf Adnexitis eine PCR-Analyse auf Chlamydien und Gonokokken statt. Ein fehlender Keimnachweis schließt die Adnexitis allerdings nicht aus [1,6].
Invasive Diagnostik
Die Adnexitis kann des Weiteren mittels Laparoskopie diagnostiziert werden, die jedoch eine mit 50% recht niedrige Sensitivität aufweist und daher selten durchgeführt wird. Sie stellt eine Option bei Verdacht auf chronische Adnexitis und/ oder einen Abszess dar, der während der Intervention direkt saniert werden kann.
Möglich erkennbare Befunde sind eine massive Hyperämie der inneren Genitale, entzündliche Auflagerungen, Pyo- oder Hydrosalpinges und Exsudat in der Bauchhöhle. Typischerweise wird während der Untersuchung ein intraoperativer Abstrich von den Salpingen durchgeführt [1]. Weiterhin kann eine transzervikale Biopsie entnommen werden. Histopathologisch zeigt sich unter underem eine Infiltration mit Plasmazellen und neutrophilen Granulozyten [5,6].
Differenzialdiagnostik
Zu den wichtigsten Differentialdiagnose gehört eine Extrauteringravidität, weshalb bei einer mit Adnexitis vereinbaren Symptomatik stets ein Schwangerschaftsausschluss erfolgt. Weiterhin ist die Appendizitis eine der häufigsten Krankheiten, die sich klinisch ähnlich wie die Adnexitis präsentiert. Im Rahmen der Tastuntersuchung und Sonographie werden daher auch appendizitistypische Zeichen überprüft.
Ähnliche Beschwerden können darüber hinaus durch Endometriose, Ovarialzysten und -Tumore, Zystitis, Divertikulitis, Morbus Crohn und Colitis ulcerosa hervorgerufenen werden [1].
Therapie
Die Therapie von leichten und moderaten Beschwerden erfolgt in den meisten Fällen ambulant mit Antibiotika. Diese verläuft empirisch mit dem Ziel, die Erreger Neisseria gonorrhoeae, Chlamydia trachomatis sowie Anaerobier abzudecken; bei hohem klinischem Verdacht meist vor Keimnachweis. Eventuell erfolgt danach eine Anpassung. Akute und chronische Beschwerden werden weitestgehend nach denselben Schemata behandelt.
Eine maximale Evidenz liegt vor für ein Therapieregime mit Ceftriaxon einmalig intramuskulär (i.m.), gefolgt von der oralen Einnahme von Doxycyclin sowie Metronidazol jeweils zweimal täglich für 14 bzw. 10-14 Tage. Einen ebenso hohen Evidenzgrad hat die rein orale Therapie mit Ofloxacin kombiniert mit Metronidazol je zweimal täglich für ebenfalls 14 Tage. Ofloxacin kann dabei durch Levofloxacin einmal täglich ersetzt werden [2,6].
Bei stärkerer Beschwerdelast, dem Vorhandensein von tubo-ovarialen Abszessen, Schwangerschaft sowie einer erfolglosen oralen Therapie besteht die Indikation für eine stationäre Aufnahme. Hier erfolgt die Behandlung beispielsweise mit Ceftriaxon intravenös (i.v.) oder i.m.einmal täglich in Kombination mit Doxycyclin oral oder i.v. zweimal täglich. Bei klinischer Besserung wird Doxycyclin auf eine orale Einnahme umgestellt, falls i.v. begonnen wurde. Zusätzlich wird Metronidazol oral zweimal täglich verabreicht [2].
Führt die konservative Therapie zu keiner Beschwerdelinderung, ist eine operative Sanierung mittels Laparoskopie oder Laparotomie indiziert. Dies spielt insbesondere bei Komplikationen, wie Abszessen oder Peritonitis, eine Rolle [1].
Komplikationen
Eine häufige Komplikation stellt der Tubo-Ovarial-Abszess dar. Auch die Entwicklung einer Hydro-/Pyo- oder Hämatosalpinx ist möglich. In 5-15% der Fälle entwickelt sich eine Perihepatitis (Fitz-Hugh-Curtis Syndrom) [3].
Die entzündlichen Veränderungen des Tubenepitels können darüber hinaus zur Entstehung einer ektopischen Schwangerschaft beitragen oder zur Infertilität führen [2,5].
Prognose
Die Ansprechrate auf die antibiotische Therapie liegt bei über 90% [5,6]. Allerdings sind reproduktive Komplikationen nicht selten. In einer amerikanischen Studie berichteten ungefähr 18% der Frauen von einer Infertilität drei Jahre nach durchgemachter Adnexitis; 0,6% von extrauterinen Graviditäten [7]. Etwa 30% der Frauen leiden auch nach der Therapie unter chronischen Unterbauchschmerzen [6,7].
Prophylaxe
Den wichtigsten Beitrag zur Prävention leistet die Aufklärung über Sexualhygiene. Im Falle einer bereits eingetretenen Infektion reduziert deren frühzeitige Erkennung mit rascher Therapieeinleitung das Risiko von Folgekomplikationen [1].