Anwendung
PD-1-Inhibitoren werden zur Behandlung folgender Erkrankungen eingesetzt:
Wirkmechanismus
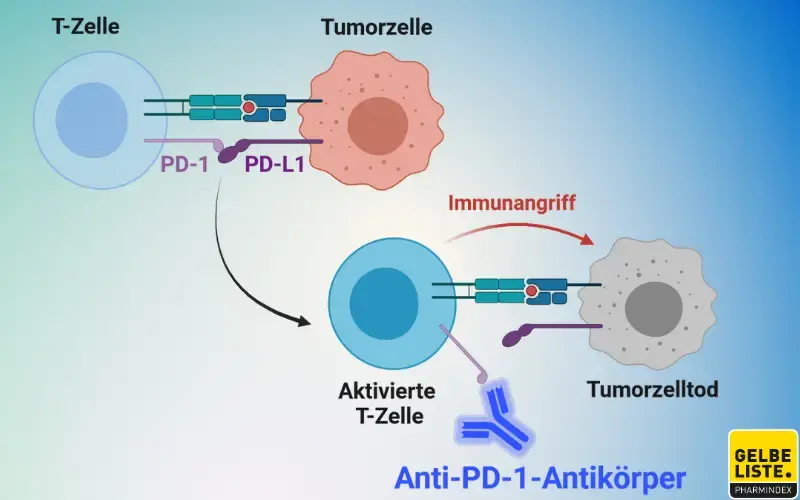
T-Zell-Rezeptoren und die nachgeschalteten Signalkaskaden spielen eine zentrale immunologische Rolle, da sie die Aktivierung von Effektorfunktionen ermöglichen. Um eine überschießende Immunantwort zu vermeiden, werden diese Signalkaskaden unter anderem durch den PD-1-Oberflächenrezeptor reguliert, der auf T-Zellen exprimiert wird.
PD-1-Inhibitoren sind monoklonale Immunglobulin G (IgG)-Antikörper, die an den „Programmed Death“-1 (PD-1)-Rezeptor binden und dadurch die Interaktion des Rezeptors mit den Liganden PD-L1 und PD-L2 blockieren. PD-L1 und PD-L2 sind Liganden, die von Antigen-präsentierenden Zellen exprimiert werden und auch von Tumorzellen exprimiert werden können.
Ihre Bindung an den PD-1-Rezeptor führt zur Hemmung der T-Zell-Proliferation und zur Zytokinausschüttung. Durch Hemmung der Bindung des PD-1-Rezeptors an seine Liganden PD-L1 und PD-L2, wird die T-Zell-Reaktion einschließlich der Immunreaktion gegen den Tumor verstärkt.
Pharmakokinetik
PD-1-Inhibitoren werden intravenös verabreicht und sind daher sofort und vollständig bioverfügbar. Als Antikörper binden sie nicht spezifisch an Plasmaproteine. Die terminale Halbwertszeit liegt zwischen 22 und 25,4 Tagen. Es ist zu erwarten, dass der Abbau über katabole Stoffwechselwege durch Aufspaltung in kleine Peptide und Aminosäuren erfolgt. Die Abbauprodukte werden durch renale Exkretion ausgeschieden oder kehren ohne biologische Effekte in den Nährstoffpool zurück.
Nebenwirkungen
Aufgrund der immunstimulierenden Wirkung können autoimmune Nebenwirkungen induziert werden, die jedes Organsystem betreffen können.
Insbesondere können sich kutane und gastrointestinale Nebenwirkungen zeigen:
- Fatigue
- Anämie
- Gastrointestinale Beschwerden: Übelkeit, Erbrechen, Diarrhö, Obstipation, verminderter Appetit, Abdominalschmerzen, Gewichtsverlust
- Fieber
- Anstieg der Transaminasen
- Dyspnoe
- Husten
- Hautausschlag
- Pruritus
- Muskuloskelettale Schmerzen, Arthralgie
- Hypothyreose, Hyperthyreose
Wechselwirkungen
Da PD-1-Inhibitoren als Antikörper hauptsächlich über katabole Stoffwechselvorgänge eliminiert werden, sind keine pharmakokinetischen Wechselwirkungen mit anderen Arzneimitteln zu erwarten. Trotzdem sollte die gleichzeitige Anwendung systemischer Kortikosteroide aufgrund möglicher Beeinträchtigungen der pharmakodynamischen Aktivität und Wirksamkeit der PD-1-Inhibitoren vermieden werden.
Kontraindikationen
Bei Überempfindlichkeit gegen den Antikörper oder andere Bestandteile der Formulierung dürfen PD-1-Inhibitoren nicht gegeben werden.
Alternativen
Die alternativen Behandlungsmöglichkeiten richten sich nach der Erkrankung, dem Erkrankungsstadium sowie patientenindividuellen Gegebenheiten.
Hodgkin Lymphom:
Malignes Melanom:
NSCLC:
Nierenzellkarzinom:
- Operative Resektion
- Systemtherapie: Interferon-alpha, Multikinase-Inhibitoren, Tyrosinkinase-Inhibitoren, mTOR-Inhibitoren, VEGF-Antikörper
Plattenepithelkarzinom im Kopf-Hals-Bereich:
Urothelkarzinom:
- Transurethrale Resektion, wenn möglich in toto oder radikale Zystektomie
- (Neo-)Adjuvante Chemotherapie (Cisplatin, 5-Fluoruracil, Mitomycin C) und Immunmodulation durch intravesikale Instillation von Tuberkulose-Erregern (Bacillus Calmette-Guérin, BCG)
- Bei Fernmetastasierung: palliative Chemotherapie mit Gemcitabin und Cisplatin
Kolorektales Karzinom:
- endoskopische/chirurgische Resektion
- Chemotherapie (Kombination: Folinsäure/5-Fluoruracil/Oxaliplatin oder Capecitabin/Oxaliplatin)
- Radiotherapie für Rektumkarzinome
- Antikörper (Cetuximab, Panitumumab)
Ösophaguskarzinom:
- endoskopische/chirurgische Resektion
- Chemotherapie (Kombination: 5-Fluoruracil/Folinsäure/Oxaliplatin/Docetaxel)
- Radiochemotherapie
Endometriumkarzinom:
- operative Therapie
- Strahlentherapie
- Chemotherapie (Paclitaxel, Carboplatin oder Paclitaxel/Cisplatin/Doxorubicin)
Zervixkarzinom:
- operative Therapie
- Radiochemotherapie
Triple-negatives Mammakarzinom:
- Operative Resektion
- Chemotherapie (Paclitaxel oder Capecitabin) ggf. mit Bevacizumab
Hinweise
Bisher liegen keine oder nur sehr begrenzte Erfahrungen mit der Anwendung von PD-1-Inhibitoren bei Schwangeren vor.
Da die IgG-Antikörper plazentagängig sind und in die Muttermilch übergehen können, wird von einer Anwendung in der Schwangerschaft und Stillzeit abgeraten. Während der Behandlung mit PD-1-Inhibitoren und mindestens vier bis fünf Monate nach der letzten Dosis ist eine zuverlässige Verhütungsmethode anzuwenden.