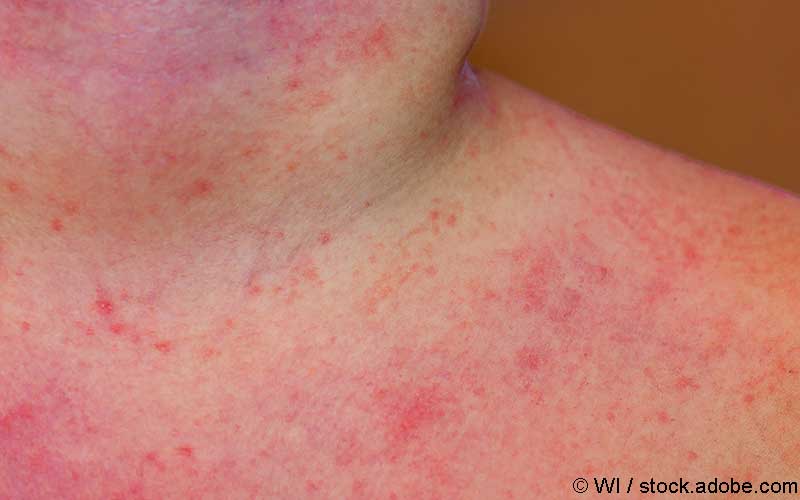
Was ist Photosensitivität?
Es gibt zwei Arten der Photosensitivität:
1. Photoallergie (photoallergische Reaktion)
2. Phototoxizität (phototoxische Reaktion)
Bei der Photoallergie handelt es sich um eine allergische Reaktion der Haut, die meist erst einige Tage nach Sonneneinstrahlung auftritt. Die häufiger vorkommende Phototoxizität ist eine Reizung der Haut und kann innerhalb weniger Stunden nach Sonneneinstrahlung auftreten. Beide Arten treten auf, wenn die Betroffenen ultraviolettem (UV) Licht ausgesetzt werden - entweder natürlichem Sonnenlicht oder künstlichem UV-Licht. Auslöser können sowohl systemisch oder aber auch topisch angewendete Arzneimittel sein. Zu den topisch angewendeten Substanzen, die als Photosensibilisatoren gelten, zählen vor allem Externa, die nichtsteroidale Antirheumatika enthalten, sowie einige UV-Filter in Sonnenschutz-Präparaten.
Mechanismus
Eine Photosensibilisierung startet mit der Absorption eines Photons durch ein Molekül des jeweiligen Arzneimittels. Das Molekül gerät daraufhin in einen kurzlebigen energiereichen Singulett-Zustand, wobei es im weiteren Verlauf zur Dissoziation in freie Radikale kommen kann. Der Photosensibilisator geht daraufhin in einen niedrigeren Energiezustand über, der u.a. durch Wärmeabgabe bzw. Energieübertragung auf andere Moleküle in den Grundzustand oder in einen länger anhaltenden Triplett-Zustand übergehen kann. In diesem Zustand kommt es dann zu Reaktionen mit biologischen Systemen wie Zellmembranen, Lysosomen, Lipiden, Proteinen und DNS.
Phototoxische Reaktionen verlaufen hingegen ohne immunologische Grundlage und können bereits nach der ersten Exposition auftreten.Sie treten nicht direkt nach Erstkontakt mit dem Photosensibilisator auf und es bedarf einer vorherigen Exposition, bei der durch die Strahlenabsorption und die daraufhin gebildeten angeregten Zustände sich das Medikament an ein Hautprotein binden kann. Durch diesen Mechanismus entsteht dann ein komplettes Antigen, das nach immunologischer Sensibilisierung bei erneuter Exposition eine photoallergische Reaktion auslöst.
Ursachen
Zu den Arzneimitteln, die mit einer Empfindlichkeit gegenüber UV-Licht assoziiert sind zählen:
Nicht alle Personen, die die genannten Arzneimittel einnehmen oder anwenden, reagieren allerdings mit einer Photosensitivität.
Klinik
Aus klinischer Sicht treten Effloreszenzen ausschließlich an lichtexponierten Arealen auf, die mit dem Photosensibilisator in Kontakt gekommen sind. Auch Streureaktionen sind möglich, die typischerweise an angrenzenden, nicht UV-exponierten Stellen auftreten. Klinisch zeigt sich das Bild einer allergischen Kontaktdermatitis mit unscharf begrenztem Erythem, Papulovesikeln bis hin zu Blasen und einer epidermalen Komponente. Betroffene klagen meist über starken Juckreiz. Kommt es zu einer anhaltenden Allergenzufuhr, kann das Krankheitsbild in eine chronische Form, ein chronisches photoallergisches Kontaktekzem, übergehen, welches auch als persistierende Lichtreaktion oder chronisch aktinische Dermatitis bezeichnet wird.
Differenzialdiagnostisch kommt im akuten Stadium der Photoallergie vor allem eine allergische Kontaktdermatitis in Betracht.
Vorbeugung und Therapie
Sonnenschutzmittel mit Schutz vor UV-A- und UV-B-Strahlung sollten zur Vorbeugung aufgetragen werden, können jedoch in manchen Fällen sogar selbst eine Photosensitivität auslösen. Generell ist direktes Sonnenlicht zu meiden und von Besuchen im Solarium ist ganz und gar abzuraten. Medikamente mit kurzer Halbwertszeit und Risiko für eine Photosensibilisierung können unter Umständen am besten abends eingenommen werden. Bei unverzichtbaren Medikamenten, die zu phototoxischen Reaktionen geführt haben, sollte wenn möglich die Dosis gesenkt werden, um die phototoxische Reaktion abzuschwächen oder zu vermeiden.
Im akuten Stadium besteht die Therapieempfehlung aus einer symptomatischen Behandlung mit stark wirksamen Glukokortikoiden in Cremes oder Lotionen. Großflächige Blasen werden wie Verbrennungen zweiten Grades therapiert. Um einer nachfolgenden starken Hyper- oder Hypopigmentierung vorzubeugen, sollte eine äußerliche Glukokortikoidanwendung, wenn nötig auch in Kombination mit Antiseptika, über die akute Heilungsphase hinaus erfolgen.
Bei postinflammatorischer, melaninbedingter Pigmentierung wird empfohlen im Herbst und Winter 5% Hydrochinon, 1% Hydrocortison sowie 0,1% Tretinoin zu applizieren.











